#メチシリン耐性黄色ブドウ球菌
Text
孫文のガラケ。
♨行った。晩飯やったよな。食うたん。
0 notes
Text
銅には抗菌作用がある。手指で触ったり、くしゃみをしたりして飛散した病原体が銅の表面に付着すると、銅イオンが放出される。このイオンが細菌の細胞膜に穴を開けたり、ウイルスの膜および内部のDNAとRNAを破壊したりするのである。
その際にこうした病原体が突然変異する可能性もないので、病原体が銅への耐性を獲得することも不可能になる。結果的に銅合金は、メチシリン耐性黄色ブドウ球菌(MRSA)などのスーパー耐性菌を死滅させることができる。
古代のエジプトやバビロニアの兵士は、青銅(銅とスズの合金)の剣を研いだあとにできたやすりくずを傷口に塗り、細菌感染を予防していた。古代の中国やインドでは、病気やけがの治療に銅が用いられていたという。
また、ギリシャのヒポクラテスやメキシコ先住民のアステカ族は、酸化銅や炭酸銅をオリーヴのペーストや蜂蜜と混ぜ、皮膚感染症の治療薬として用いていた。1832年と49年、52年にパリで発生したコレラのエピデミック(局地的な流行)の際、パリ市内の銅精錬工場の労働者にはコレラに対する免疫があることもわかっている。
日本では数十年にわたり、水虫の治療に銅繊維の靴下が使われている。銅は抗真菌性であるうえ、抗菌性、抗ウイルス性でもあるからだ。
10 notes
·
View notes
Link
<何度も繰り返されてきたパンデミックとの闘い。新型コロナウイルスとの付き合い方は、歴史を学べば見えてくる──。感染症対策の第一人者、國井修氏による2020年3月17日号掲載の特集記事全文を、アップデートして緊急公開します>
歴史は繰り返す。
過去のSARS(重症急性呼吸器症候群)や新型インフルエンザ、エボラ熱の流行時と似たようなデジャブを感じる人も少なくないのではないだろうか。メディアは食い付き恐怖をあおり、SNSではフェイクや非難・中傷が行き交い、店からはマスクやトイレットペーパーがなくなり、便乗商法や悪質商法が横行する。
どうやら、これは現代のみならず、今から400年近く前にも同様の世相が見られたようだ。1630年にペストに見舞われたイタリア・ミラノを描いたアレッサンドロ・マンゾーニ著『婚約者(いいなづけ)』(1827年)には、外国人排斥、権威の衝突、専門家への軽蔑、暴走する世論、生活必需品の略奪、さらにユダヤ人が井戸に毒を投げ込んだというデマ、異分子への弾圧と迫害など、理性を失った人間が自らを恐怖の淵へと引きずっていく姿が描かれているという。
「見えない敵」は恐ろしく、実体より大きく感じてしまうもの。不安やパニックに陥ると人間は周りが見えなくなり、正しい判断がしづらくなるのはいつの時代でも同じらしい。
新型肺炎については、少しずつデータが出そろい、次第に敵の戦術や威力が見えてきた。中国、そして日本や韓国を含むアジアで感染者が流行し始めた頃は「思ったほど」怖くない相手と思っていた。3月初めごろまではそう思っていた欧米の専門家も多かったと思う。
しかし、欧州全域に広がり、死者が急増してから、このウイルスの「思ってもみなかった」威力も浮き彫りにされてきた。
私は学生時代にインドなどでコレラ、赤痢、マラリアなどにかかり、医師になってからは破傷風、デング熱、シャーガス病、リューシュマニア症、エボラ熱などの患者を診た。国連や国際機関を通じて、新型インフルエンザ、コレラ、HIV、マラリア、結核などの感染症対策にも当たってきた。
そんな私から世界の状況を見ると「なぜこんなに騒いでいるのか? 世界にはもっと騒ぐべきものがあるし、もっと注目すべきものがあるのに......」という本音もあった。
日本時間3月27日現在、世界の新型肺炎感染者数は202カ国・地域で51万2701人、うち2万3495人が死亡した。これに対して、昨年から今年(3月21日現在)の約6カ月間にアメリカのインフルエンザ流行による患者数は少なくとも推定3800万人、死者数2万4000人に上る。
有史以来、人類が闘い続けてきた結核は、今でも年間推定1000万人が発病し、150万人が死亡する。日本でも年間1万5000人が発病し、2200人が死亡する。日本国内の新型肺炎による患者数・死亡者数をはるかに超え、同じように飛沫感染する病気でありながら、結核に相応の注目は集まらない。
WHO(世界保健機関)の報告によると、新型肺炎感染者の8割は比較的軽症で、呼吸困難などを伴う重い症状や、呼吸不全や多臓器不全など重篤な症状、さらに死亡のリスクが高いのは60歳を超えた人や糖尿病、心血管疾患、慢性呼吸器疾患などの持病のある人だ。
8割が比較的軽症というのは安心材料で、感染しても無症状や軽い症状のため検査を受けていない人も含めると、この割合は実際にはもっと高いだろう。重症化しても、その半数が回復しているが、ウイルスによる肺炎には有効な薬がないことから治療が困難なことも確かだ。
ただし、新型肺炎でなくとも、統計上、日本では毎年9万人以上、1日平均で260人が肺炎で死亡しており、その多くが高齢者や基礎疾患のある人である。通常の季節性インフルエンザでも、日本では2018年の1年間で3000人(1日平均9人)以上が死亡しており、これらと新型肺炎の比較も重要である。
未知の病原菌が出現し始めた
もちろん、今やるべきことは、流行の拡大を抑えること。特に、オーバーシュート(感染爆発)を防ぐことだ。2月24日に日本の新型コロナウイルス感染症対策専門家会議が、「今後1~2週間が感染拡大のスピードを抑えられるかどうかの瀬戸際だ」という見解を示し、データ上は拡大のスピードを抑えられたように見えている。
しかし、その���、流行拡大の中心は欧米に移り、今、まさに各地でオーバーシューティングが発生している時期である。
もはやウイルスを封じ込めることができそうにないが、このまま感染が拡大したらどうなるのだろうか。それを考える際に、感染症の歴史から���べることはないだろうか。
人類の歴史は感染症との闘いともいわれる。メソポタミア時代、既に疫病は四災厄の1つに数えられ、古代エジプトを含むさまざまなミイラのゲノム解析などから、天然痘など感染症との闘いの跡が見える。
感染症は歴史上、戦争を超える犠牲者をもたらしたといわれる。第1次大戦の死者1600万人、第2次大戦の死者5000万~8000万人に比べ、1918~1919年に大流行したスペインインフルエンザでは5000万人が死亡。
ペストは何度も世界的大流行(パンデミック)を記録し、特に14世紀にヨーロッパを襲った「黒死病」と呼ばれる大流行では、推計死者数は1億人に上るともいわれる。
ほかにも世界で7回のパンデミックを起こしているコレラ、強い感染力と致死力でインカ帝国やアステカ帝国を滅ぼした天然痘、「現代の黒死病」と呼ばれ、治療しなければ致死率が100%近かったエイズなど、「恐ろしい感染症」はたくさんある。
これらに対する医療技術や医学の進歩はつい最近のことである。初めてのワクチン開発が1798年、細菌の発見が1876年、抗生物質の発見が1928年で、わずか100~200年前の出来事だった。
このような治療薬やワクチン、診断法の開発、また公衆衛生の改善によって、人間は感染症との闘いで優位に立てるようになった。感染症を征服できるとの認識も高まり、1967年には米公衆衛生局の医務総監が「今後、感染症の医書をひもとく必要はなくなった」と述べている。
「勝率」を上げるだけでなく、「完勝」するための根絶計画、すなわち患者をゼロにし、病原菌をこの世から完全に排除する努力も行われた。そして、完全試合が成功した。1980年に根絶宣言をした天然痘である。
そして、次の完全試合として、小児麻痺を引き起こすポリオをターゲットにした。ところが、1970年頃より人類が遭遇したことのない未知の病原菌がこの世に出現し始めた。
ウイルスでは、SARS、エイズ、ジカ熱など、細菌では、腸管出血性大腸菌感染症(O157)、レジオネラ肺炎、メチシリン耐性黄色ブドウ球菌感染症(MRSA)など、寄生虫ではクリプトスポリジウム症、プリオン(蛋白質性感染粒子)ではクロイツフェルト・ヤコブ病(CJD)などがある。
ポリオという1つの病原菌を根絶する前に、40以上の新たな感染症がこの世に出現してしまったのだ。この多くは人獣共通感染症とも呼ばれ、もともと野生動物などにすんでいた微生物がヒトに感染したものだ。SARSはコウモリ、ラッサ熱は野生げっ歯類、高病原性鳥インフルエンザは水禽類(カモなど)が宿主と考えられる。
古くから分かっている病気も含めると、人獣共通感染症はWHOで確認されているだけでも150種類以上ある。
薬剤耐性菌という新たな恐怖
このように、新たな感染症が発生し流行する背景には何があるのだろうか。1つは近年、森林伐採や土地開発などに伴い、自然環境が破壊され、生態系が崩れる地域が増えたことだろうか。
私は1990年代に、エボラ熱が流行した中央アフリカのガボンを調査で訪れたことがある。熱帯雨林の中にある村に向かい、夜行列車やジープで何時間も移動した。
真っすぐで広い道が森の奥深くまで続く。外資系会社が直径数メートルもある巨木を伐採し輸送するためである。その道沿いでは、サル、ワニからネズミまで、さまざまな野生動物が売られていた。
そんな村の1つで、エボラ熱が発生し、周囲に拡大していった。以前なら村の風土病で終わっていたかもしれない。しかし、村から都市への人の移動、人口密度の増加、航空網の発達などによって、アフリカ奥地の風土病は都市に侵入し、さらに世界に広がる時代になったのである。
蚊が媒介する新興感染症、また人獣共通感染症も多い。蚊の種類は異なるが、デング熱、ウエストナイル熱、黄熱、ジカ熱、チクングニア熱、マラリアなどがそうだ。
これらは熱帯地方だけでなく、日本のどこでも流行する可能性がある。実際に、マラリアは大正時代以前は全国各地で流行し、年間2万人以上の患者、1000人以上の死者を出していた。
またデング熱は、1960~2010年で世界での発生率が30倍に増加した。人口増加、都市化、海外旅行の増加、地球温暖化が原因といわれている。世界で毎年推定1億〜4億人が感染するが、日本でも年間200例以上の輸入例が報告され、2014年には代々木公園を中心に160例の国内発生が報告された。
ウエストナイル熱も、起源であるウガンダのウエストナイル地方から世界に広がった。アメリカ大陸では1999年に初めてニューヨーク市で発生したが、その3年後には全米各州に流行が拡大した。2018年の全米の感染者数は2647人、死者数は167人に上る。
2つ目の背景として、近年では抗生物質に対する薬剤耐性菌が問題となっている。
病原菌が完全に死滅する前に薬を途中でやめてしまう、有効量よりも低用量の薬を処方または服用する、純度の低い粗悪な薬が出回る、などが原因で、生き残った病原菌が薬に対する耐性を強め、薬が効かなくなってくる。また、それが周囲に伝播していくのである。
世界で発生している薬剤耐性の3分の1を占めるのが結核だ。推定で年間48万人以上の薬剤耐性結核患者が発生しているが、診断・治療されているのは3割程度で、その治療成功率は56%である。
マラリアに対する薬剤耐性も課題である。特効薬とされたクロロキンを含め、これまで開発された薬剤のほとんどに耐性ができてしまった。薬剤耐性マラリアはいつも、東南アジアのメコン河流域の国々で発生し、世界に広がっていく。
薬の不適切な使用や偽薬の蔓延などが原因とみられている。近年開発された特効薬であるアーテスネート製剤にも耐性が出てきたため、現在、この地域では封じ込め作戦が展開されている。
抗生物質は人間だけでなく、畜産業、水産業、農業など幅広い分野で用いられ、そこで発生する耐性菌がヒトに伝播することも知られている。特に、家畜の病気の予防や成長促進のために大量の抗生物質が使用され、さまざまな耐性菌が発生し、人間にも伝播している。
対策がなければ、薬剤耐性菌による死亡者数は、2050年までに世界全体で年間1000万人に上り、経済損失は100兆ドルと推定されている。
このように、新興感染症として出現した病原菌のほとんどは、封じ込めや根絶ができていないが、国の自助努力と国際協力によって、その拡大はほぼ抑えられている。データやエビデンスを積み、研究・開発を進めることで、敵との闘い方が分かってきたものもある。
診断が困難で致死率が高かったHIVは、僻地の村の中でも15分で診断ができるようになった。完全にウイルスを除去できないものの、30種類以上の薬が開発されて死亡率は急減した。
新型肺炎についても、世界中に感染が広がっているが、オーバーシューティングを回避し、流行のピークを下げて遅らせるための介入ができれば、他の疾病と同様にうまく闘い、付き合っていけると思う。
新型肺炎との闘いはまだ終わっていない。いやまさにその真っただ中にあるものの、現存する他の感染症も忘れてはならず、また、将来の新たな感染症の出現も考えて、中長期的な準備もしなければならない。今後、われわれはどう対処すればいいのだろうか。
感染症には国境がなく、新たな病原菌はどこからやって来るか分からない。早い段階で疑わしき情報は全て把握し、確認して、対策を早めに実施しなければならない。
これに対して2000年にWHOは「地球規模感染症に対する警戒と対応ネットワーク(GOARN)」を立ち上げ、世界200カ所以上の研究・援助機関などと協力し、世界中の感染症流行への対策、調査、人材育成を推進している。
新たな感染症が発生した国が情報を隠す場合があるので、対策が遅れないよう、改正した国際保健規則(IHR)を遵守させ、WHOへの通報義務も強化している。
また、将来起こり得る感染症の流行を止めるワクチンの開発を目的として、2017年のダボス会議で「感染症流行対策イノベーション連合(CEPI)」が発足した。政府、民間企業、慈善団体、市民団体などによる革新的パートナーシップだが、今回の新型肺炎でもワクチン開発のため製薬企業や大学などとの連携が進んでいる。
私が勤めるグローバルファンドは、3大感染症(エイズ、結核、マラリア)の2030年までの流行終息を目標に支援を進めているが、エボラ熱や新型肺炎では緊急支援を行い、新たな感染症流行への対応にもつながる保健システムの強化についても援助している。
3月28日現在、すでに26カ国の開発途上国から新型肺炎に関する支援要請があり、5日以内に申請書をレビューして支援を決定しているが、そこでは将来の新たな感染症にも対応できる検査室機能の強化やサーベイランス(感染症の発生動向調査)の強化なども支援対象となる。
将来に向けて、日本は何をすべきだろうか。今回のような危機が起こったときに出てくるのが、日本にもCDCをつくるべきだとの議論だ。CDCとは、ジョージア州アトランタに本部を置く米国疾病対策センターである。
感染症対策以外にも、慢性疾患予防・健康増進、出生異常・発達障害などさまざまな保健分野をカバーし、10以上の研究所・センターを持つ。関連事業も含めた予算は1兆円を超え、日本の国立感染症研究所の100倍以上。職員は1万人以上で、国立感染症研究所の約30倍近くもいる。
世界各国に事務所を抱え、低中所得国の感染症対策の支援も行っている。CDCの実力で驚くべきなのは、データ情報の収集・分析力、いつでもどこでも現場に駆け付けて対策を行う機動力、大規模な調査・実践・人材育成に費やせる資金力である。
人材育成では世界的に有名なEIS(Epidemic Intelligence Service)という2年間の専門家養成コースがあり、これまでに3000人以上を育ててきた。
現在の日本の国家予算でCDCと同じインフラ・人材を整えることは困難だろう。可能なのは、国立感染症研究所や国立国際医療研究センター、国立保健医療科学院などの国立の関連組織・施設に加えて、長崎大学熱帯医学研究所などの大学・研究機関、保健所などの行政組織、企業が持つ研究センターなどを有機的につなげることだ。
また、今回の世界への社会的・経済的インパクトに鑑みて、将来のバイオテロなどの危険性も考えなくてはならず、日本の自衛隊、その医務官との円滑な連携・協力も強化する必要がある。
米国にはCDC以外に、米国陸軍感染症研究所(USAMRIID)などのバイオテロを含む特殊災害・緊急事態に備えて研究・人材育成、有事の時に準備・計画をしている機関がある。さまざまな「最悪のシナリオ」を想定しながら、日本国内の関係機関・組織を強化、そしてつなげる必要がある。
心配なのが日本国内の人材だ。世界で多くの感染症が流行しているが、そこで働く日本人は少ない。危機管理は頭で考えて準備・計画するだけでうまく実践できるものではない。現場で場数を踏んだ専門家、オペレーションの分かる管理者が必要だ。
最近、国立感染症研究所の実地疫学専門家養成コース(FETP)や厚労省の感染症危機管理専門家(IDES)養成プログラムなどを通じて、日本人専門家の養成も行っているようだが、彼らを実際にどのように有効活用するか、どうスキルアップさせるかも考える必要がある。
また、このような対策に必要な「専門性」にも様々なものがあり、単に「感染症の患者が診られる」医師だけで対策はできない。感染症疫学、公衆衛生の専門家はもとより、リスク・コミュニケーション、リスク・マネジメント、ロジスティクス、情報管理などの「本物のプロ」を平時から同定し、またそれが不足するのであれば育成し、有事にどのように活用するかを計画しておく必要がある。
今回、日本の状況を聞くと、必ずしも初動の段階から「本物のプロ」が活用されておらず、専門家会議の立ち上げも必ずしも早かったわけではないようだ。
感染症との21 世紀型の新しい闘い方も模索する必要があるだろう。新型肺炎では医療機関で感染が拡大し、医療従事者も感染している。問診、体温・呼吸・脈拍・血圧などのバイタル測定は医療従事者が直接診察しなくとも、ウエアラブルやスマートフォンでできる時代である。
人工知能(AI)による診断技術は分野によっては専門医に勝ることもある。世界ではその開発と応用が急ピッチで進んでいる。デジタルヘルスなど技術革新に期待したい。
新型肺炎の流行は、日本の健康危機管理の在り方を問うものではあるが、より広い視野に立って、その背景にある世界の状況、地球環境の問題、ヒトと自然との共生・共存について考えるいい機���でもある。
人獣共通感染症の対策は、ヒトおよび動物の健康の両者が相まって初めてできるものだ。その実現と維持のためには、ヒトと動物の健康維持に向けた世界規模の取り組みが必要で、「One world-one health」、一つの世界、一つの健康という概念が広がっている。
さらに、人類がこの地球上で安全に安心して生きるには、人間の健康と命を考えるだけでなく、地球環境や生態系の保全、動物の健康や命の保護も積極的に考える必要がある。このような考え方をプラネタリー・ヘルス(Planetary Health) と呼んでいる。用語や概念だけでなく、実践につながるムーブメントになることを期待している。
「見えない敵」との闘いは将来も続くだろうが、実はその敵とは自分自身、地球にとって最も恐ろしいのは人間なのかもしれない、と私は時々思う。こんなときほど、冷静に自分自身や自分たちの社会を見つめ直し、考える時間が必要なのだろう。
(筆者はジュネーブ在住。元長崎大学熱帯医学研究所教授。これまで国立国際医療センターやユニセフ〔国連児童基金〕などを通じて感染症対策の実践・研究・人材育成に従事してきた。近著に『世界最強組織のつくり方──感染症と闘うグローバルファンドの挑戦』〔ちくま新書〕)
<本稿は、本誌2020年3月17日号掲載の「人類と感染症、闘いと共存の歴史」を加筆・アップデートしたものです>
5 notes
·
View notes
Quote
詳細を省いてまとめてしまうと、ハリネズミmecCは独立に進化した3種類の系統に分けられ、このうちCC1943系統の3ラインはなんと1800年代に発生していることが分かった。
CC130は最も広く分布しており、多くのラインへと分かれているが、この発生も元をたどると、20世紀初めで、ほとんどのラインは人類が抗生物質を手にする前に発生していることが分かった。また、それぞれの系統で、進化のほとんどはそれぞれの地域で、ハリネズミの内部で起こっていることが示されている。従って、英国と大陸間については、人間や家畜による持ち込み、あるいは鳥を媒介とした感染などが重なる必要はあるが、進化自体は地域のハリネズミ内で進んだことが確認される。
ではなぜハリネズミ内で薬剤耐性遺伝子が発生するのか?これについては、ハリネズミに広く見られる皮膚糸状菌にペニシリン、すなわちβラクタムを合成する能力があり、糸状菌培養上清がブドウ球菌の殺菌効果を有することを示し、ハリネズミ内で、抗生物質合成糸状菌がMRSAを発生させたことを示唆している。
1月18日 黄色ブドウ球菌のメチシリン耐性は、病院では無く、野生のハリネズミの中で発生した(1月5日 Nature オンライン掲載論文) | AASJホームページ
こんなん驚きしかないわ。
1 note
·
View note
Video
youtube
Growth of MRSA -メチシリン耐性黄色ブドウ球菌の増殖-
1 note
·
View note
Photo
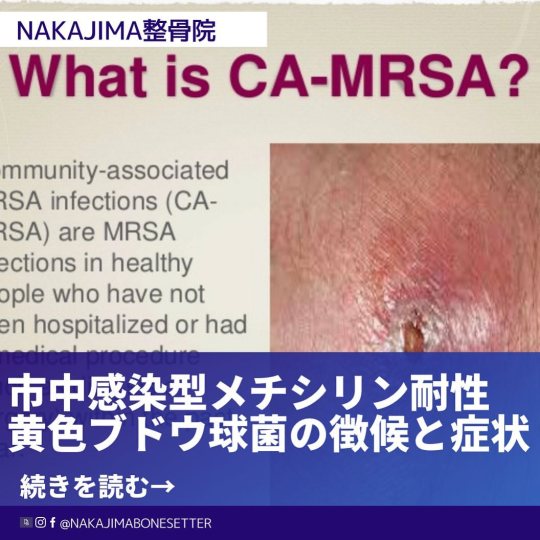
市中感染型メチシリン耐性黄色ブドウ球菌の徴候と症状(病変部の熱感と発赤は、感染による血流増加と代謝率の上昇に加え、外傷に伴うヒスタミンの分泌により起こる) 市中感染型メチシリン耐性黄色ブドウ球菌への危険因子 市中感染型メチシリン耐性黄色ブドウ球菌(CA-MRSA)への感染が増加している主な層は、健康に問題がなく、一般的にMRSA感染が懸念されるような医学的因子(例:入院中または最近入院していた、侵襲的器具による処置を受けた、長期ケア施設に滞在中)を持たない人々の層になります。 全米のスポーツチームでも、CA-MRSA感染の報告数が増えており、このような感染は、人の多い居住環境、衣服や用具、タオル、カミソリの共有など、環境要因が原因であることが多くなります。 そのほか、皮膚外傷の不適切な処置、MRSAにより皮膚病変を生じた患部との皮膚接触、および不適切な衛生管理も感染原因に関与しています。 兆候と症状 皮膚や軟部組織に感染症らしき損傷を生じたとの報告をアスリートから受けた場合、スポーツ専門職はCA-MRSAへの感染症を疑うべきとされています。 感染は病変部への炎症によってそれとわかり、炎症の五大兆候は、熱感、発赤、腫脹、疼痛、および機能障害になります。 病変部の熱感は、感染による血流増加と代謝率の上昇によるもので、感染が疑われる部位の発赤は、同じく血流増加と代謝率の上昇に加え、外傷に伴うヒスタミンの分泌によって起こります。 腫脹は、炎症伝達物質が周辺組織に放出されることで起こります。 疼痛は、周辺の軟部組織と神経受容体への機械的刺激または化学的刺激によって生じます。 組織の損傷はさらに機能障害、すなわち関節可動域の損失、組織柔軟性の損失、および組織量の減少を引き起こすことがあります。 医師の診察の重要性 CA-MRSA感染を疑われるときは、アスリートに医師の診察を受診させるべきです。 MRSA感染の兆候と症状の中に、にきびやおでき、クモの噛み痕に似た 赤いものが出現することがあり、菌は皮膚だけにとどまることがほとんどですが、時としてより深刻な感染症に発展する場合もあります。 菌が身体の深部に入り込むことで症状は進行し、骨や関節、手術創、血流、心臓弁、および肺に、生命の危険を伴う感染症を引き起こします。 医師は、感染組織や鼻汁の培養から薬剤耐性菌の兆候を確認し、MRSAの診断を下しますが、CA-MRSAの正確な診断には、通常最大48時間を要します。 #市中感染型黄色ブドウ球菌 #黄色ブドウ球菌 #感染症 #アスリート #柔道整復師 #インディバ #横浜 #桜木町 #野毛 #みなとみらい #nakajima整骨院ブログ #Nakajima整骨院 引用・索引Applebaum PC.MRSA-The tip of the iceberg.Clin Microbiol Infect Dis12(Suppl2):3-10,2006 https://www.nakajimabonesetter.com/entry/blog/post-9383 (Nakajima整骨院) https://www.instagram.com/p/CS78c_dPksl/?utm_medium=tumblr
0 notes
Text
2大麻のほこりは病院の細菌と戦うのを助けることができます

大麻のほこりは病院の細菌と戦うのを助けることができます
デンマークのシドダンスク大学の研究者たちは、麻の大麻に含まれる物質で抗生物質の効果を改善できることを発見しました。
カンナビジオール(CBD)です。
研究者らは、メチシリン耐性黄色ブドウ球菌(mrsa)の増殖を阻害するために使用される薬物バシトラシンの試験を成功させました。
これは「病院のバクテリア」としても知られています。
CBDおよびおそらく他の物質の助けを借りて、細菌の増殖が阻害されるだけでなく、より少ない抗生物質の投与量を使用できることも判明しました。
世界中で使用する抗生物質の数を減らすことで、耐性のプロセスが遅くなります。
耐性菌による2050年の1000万人の死亡
抗生物質への耐性は21世紀の最大の問題の1つです。毎年、世界中で約70万人の患者が耐性菌で死亡しています。
WHOによると、2050年…
View On WordPress
0 notes
Photo

. 💡大変お待たせ致しました📣 . . ご予約で一度完売してしまい、ご報告できなかったシドルロイヤル蜂蜜が再入荷致しました🍯 . . シドルロイヤル蜂蜜は、今年度もシドルの配合率が94%と非常に高い数値を出してくれています👏👏✨ . . カナダ オタワ大学で実証された研究結果🧪 . . 9月27日 AFP】カナダでは昔から、のどの痛みを和らげるために紅茶やお湯にハチミツを入れて飲んでいたが、ハチミツは治りにくい耳鼻咽喉(いんこう)の感染症の治療で、抗生物質に取って代わる可能性もあることが、米シカゴ(Chicago)で行われた米国耳鼻咽喉科・頭頸部外科学会(AAOHNS)の年次会議で発表された研究結果で明らかとなった。 . . 研究を行ったのはカナダ・オタワ大学(Ottawa University)のチームで、実験の結果、一般的なハチミツが副鼻腔感染症を引き起こす細菌を殺し、さらに大半の場合において抗生物質よりも効果があることが判明した。 . . チームのジョセフ・マーソン(Joseph Marson)氏は、花のみつを調合し、効果があるとみられる薬に変えるというハチの説明の付かない能力について驚きを示す。 . . 今回の予備実験では、人体ではなく実験室の培養皿で行われ、非常に強い耐性を持つ「スーパーバグ」のメチシリン耐性黄色ブドウ球菌(MRSA)に対する効果も試された。 . . マーソン氏はAFPとのインタビューで、次に行われる臨床実験では、副鼻腔からばい菌を洗い流す「ハニー・リンス」が導入されることを明らかにした。 . . チームはこれまでに、ニュージーランド産のマヌカハニーとイエメン産のシドルという木から取れるハチミツで実験を行ったが、この2種類のハチミツは液体に浮遊する細菌はすべて殺し、また菌膜では63-91%を殺した。 . . 菌膜は、副鼻腔、尿道、カテーテル、心臓弁で防御層を形成することもある微生物の集まりで、通常の薬物療法では細菌を保護してしまい、慢性的な感染症を引き起こすことも多い。 . . ただし、すべてのハチミツに同様の能力があるわけではなく、カナダ産のクローバーやそばの実のハチミツはまったく効果がなかったという。 . . . これまでのところ、ハチミツのどの成分が細菌を殺すのかは不明で、殺菌のメカニズムを解明するにはさらなる研究が必要だという。(c)AFP . . . イエメンとパキスタンでは蜂の働きが違い、同じシドルの木の蜜を吸って育った蜂でも、イエメン ハドルマウントで働いた蜂にはどの蜂蜜に比べても1番良い働きをしたと研究で発表されております。 . . . あらゆる種類の蜂蜜の中で最も効果を発揮した蜂蜜がイエメン産シドルロイヤル蜂蜜と認められている事から蜂蜜の中の王様、アラビア語でsidr maliki(英語でRoyal,日本語で王)という名前がついています。 . . イエメン産の蜂蜜の中にも種類がありレベルが80%を超えた物にしかロイヤルとつける事はできません。 79%以下のシドル蜂蜜は最高品質と認定されていないので、ロイヤルとつける事は本来許されていません。ですので数値がない蜂蜜には注意が必要です。 . . . Haya Natural が取り扱っているシドルロイヤル蜂蜜は、フランスの検査機関で、シドル配合率94%という非常に高い数値を出しています。 (写真2枚目) . . . 詳細はサイトやブログからもご覧頂けます☝️ . . @hayanatural . . #予防をしっかり #コロナウイルス #インフルエンザ #予防医学 #温活 #体質改善 #シドルハニー #認定書付き #オーガニック #体質改善 #体の中から健康に (Paris, France) https://www.instagram.com/p/B8BZ9H-C9U5/?igshid=104ukhl3btrs4
0 notes
Photo

【風邪に抗菌薬は必要なし あなたの処方は大丈夫?】 - ヘルスUP | NIKKEI STYLE : https://style.nikkei.com/article/DGXMZO51038650W9A011C1000000/
2019/10/28
{{ 図版 1 : 写真はイメージ=PIXTA }}
医療の世界でも新しい研究が進み、情報は日々アップデートされている。同じ症例でも以前と今では治療法が違ったり、医師によって診断や処方が異なることもある。
昨今、特に注目されているのが、「複数の疾患を抱える高齢者などに飲み切れないほどの薬が処方され、健康被害を起こす可能性がある『ポリファーマシー問題』」(病院勤務薬剤師の青島周一氏)だ。厚生労働省は2018年5月に「高齢者の医薬品適正使用の指針」を発表。高齢者に処方される薬���リスクや不要な処方などについてまとめたこのガイドラインは大きな反響を呼び、漫然と行われてきたムダな医療を見直そうとする動きが広がってきている。
■《「万が一処方」と「お土産処方」はもうやめよう》
では、なぜムダな医療が多かったのか。「そのほとんどは、薬を出すリスクよりも出さないリスクを考えた“万が一処方”。以前は薬を出さない損失の方を重視していたが、最近の医療者は薬の害を損失と捉える傾向にある」(青島氏)。また、患者にせがまれて薬を処方してしまう“お土産処方”も実際には多いようだ。
************
ムダな医療の典型的な例が、「風邪に処方される抗菌薬(抗菌剤、抗生物質と同義)」だ。一般的な風邪は約90%がウイルス性。抗菌薬はその名の通り細菌に効くものであってウイルスには全く効果が無い。もちろん細菌感染症など抗菌薬が必要になるシーンはあるものの、風邪の患者に抗菌薬を処方して肺炎などの入院を防げる確率は1万2255人に1人[注1]。まさに“万が一”のための処方なのだ。
[注1]「Ann Fam Med 2013 Mar; 11(2):165-172.」による
また、「安易な抗菌薬の処方は、新たな薬剤耐性菌を生み出すリスクにもつながる」(青島氏)。院内感染などのニュースでよく耳にする「MRSA(メチシリン耐性黄色ブドウ球菌)」は、1960年ごろに生まれた薬剤耐性菌だ。「薬剤耐性を持つ細菌は、サミットの議題にも上る世界的な公衆衛生上の脅威。これが進むと、従来は簡単に治療できていた感染症で命を落とすという事態になりかねない。今、耐性菌によって死亡する人は世界で70万人。これが2050年には1000万人になり、死因のトップになるという予想もある」と、総合診療医・感染症コンサルタントの岸田直樹氏は指摘する。
抗菌薬の不適切な使用を背景として、WHO(世界保健機関)は15年に抗菌薬の使用を減らすアクションプランを採択した。それにもかかわらず、現実には多くの医療機関が風邪と診断した患者に抗菌薬を処方しているという。なかでも非常に多く処方されるのが、セフカペンやセフジトレンなど、「経口第3世代セフェム」と呼ばれるタイプの抗菌薬。だが、「体内への��収率が低く、消化管でほとんど吸収されずに排せつされるため、“DU処方=だいたいウンコになる処方”と揶揄(やゆ)されているほど。腸内に影響を及ぼし、抗菌薬関連腸炎を起こすリスクもある。経口第3世代セフェム系抗菌薬が有効なこともあるが、ほぼ全てのケースで優先すべき別の抗菌薬が存在するので原則使用してはならない」とやわらぎクリニック院長の北和也氏は指摘する。
せき、鼻水、喉の痛みのうち複数が急に出現した場合は風邪、すなわちウイルス性上気道炎であり、厚生労働省の「抗微生物薬適正使用の手引き」でも「感冒に対しては、抗菌薬投与を行わないことを推奨する」と記載がある。
============≫
【風邪に抗菌薬】
→「抗菌薬はウイルスに効果無し」
一般的に風邪といわれる喉や鼻、発熱などの諸症状の多くは、細菌ではなく、ライノウイルスやコロナウイルスといったウイルスの感染によって引き起こされる。一方で抗菌薬は細菌の細胞壁合成などを阻害する医薬品。ウイルスによって起こる風邪には効果は無い。むしろ、腸内細菌に影響を及ぼし、体にとって必要な菌まで殺してしまう恐れがある。また、抗菌薬を繰り返し服用することで、世界的に問題視されている薬剤耐性菌が発生しやすくなるというリスクもある。
≪============
≫――――――≪
■《同じ薬が高齢者ではリスクに》
{{ 図版 2 : 高齢者が若い頃と同じ感覚で薬を飲み続けるのは危険。写真はイメージ=PIXTA }}
抗菌薬のような間違った処方でなくても、見直した方がいいケースもある。特に高齢者は年齢とともに体の生理機能が低下する。加齢により代謝や薬物動態が大きく変わるため、同じ処方でも副作用が大きなデメリットになる場合もある。若い頃と同じ感覚で薬を飲み続けるのは非常に危険だ。
高齢者が特に注意したいのが、「抗コリン作用」を持つ成分。「総合感冒薬」や「抗アレルギー薬」「抗うつ薬」「抗不整脈」など、比較的高い頻度で処方される医薬品に含まれる成分の一つで、副交感神経の伝達物質であるアセチルコリンの働きを抑制させる。喉の乾きや便秘、尿閉などの副作用が知られており、実際に「風邪を引いて総合感冒薬を飲んだら尿が出なくなったというケースは多い」(北氏)。
============≫
【アレルギー性鼻炎 セレスタミンなど】
→「長期間の服用は注意」
耳鼻科などで比較的よく処方される「セレスタミン」や「エンペラシン」。症状が重い花粉症などでも効果があるといわれるが、これらはアレルギーを抑える抗ヒスタミン薬(クロルフェニラミン)と炎症を抑えるステロイド(ベタメタゾン)の合剤。ステロイドを長期間内服すると、糖尿病や骨粗しょう症、中心性肥満などのリスクが高まる。「長期服用を突然やめることで、副腎不全になる危険も指摘されている。あくまで症状がひどいときのピンポイント使用と考えたい」(青島氏)。
≪============
============≫
【糖尿病 オイグルコン、ダオニールなど】
→「低血糖になる恐れ」
「オイグルコン」や「ダオニール」など、膵臓(すいぞう)でインスリン分泌に関わるβ細胞に直接働き掛けるスルホニル尿素剤(SU剤)は、経口血糖降下薬のなかでも血糖値を下げる効果が特に高い。そのため、「SU剤の服用で低血糖になってしまい、救急搬送されるケースは意外と多い」(富家氏)。基準よりやや高めでSU剤を飲む人は、特に低血糖に注意しなければならない。糖尿病学会は、「高齢者では血糖降下薬の投与と経過観察を慎重に行うべき」としている。
≪============
============≫
【重度認知症 アリセプト】
→「継続投与のメリットが少ない」
「アリセプト」などのコリンエステラーゼ阻害薬は認知症薬として認可されているが、認知症を治すものではなく、認知機能が落ち込むのを一時的に抑えることを目的としている。「その効果は限定的で添付文書にも記載されている通り、認知症の病態そのものを改善するという成績は実は得られていない」(青島氏)。フランスでは18年に医療保険の対象から外された。ただ、薬そのものが介護者の“心のお守り”となっていることもあるので、中止することがデメリットになるケースもある。
≪============
============≫
【逆流性食道炎 PPI、H2ブロッカー】
→「徐々に減量していくことが望ましい」
逆流性食道炎を改善する薬として使われるPPI(プロトンポンプ阻害薬)とH2ブロッカー。どちらも長期に服用することのリスクが報告されている。PPIの場合は、低カルシウム血症などによる不整脈、心血管疾患や胃酸分泌抑制による肺炎など。「急に薬を中断するとリバウンドによる胃酸過多になる人も多いので、徐々に量を減らしていくことが望ましい」(北氏)。市販薬のH2ブロッカーも、長期間服用は避けるべき。「ただし安易に中断して胃潰瘍を起すこともあり、リスク評価を入念にした上で減らすことが大切」(北氏)。
≪============
≫――――――≪
============≫
【子供の鼻炎 抗ヒスタミン薬】
→「けいれんに注意」
アレルギー性鼻炎などで鼻水が出る子供に処方されがちな抗ヒスタミン薬。催眠作用もあるため、寝付きが良くなると感じる面もあるが、抗ヒスタミン薬は子供のけいれんを誘発するリスクがある他、抗ヒスタミン薬を飲んだことで熱性けいれんの持続時間が長くなるという調査もある。特に熱性けいれんの既往歴がある乳幼児は注意したい。厚生労働省のPMDA重篤副作用疾患別対応マニュアルでも、小児の急性脳症を起こすとして抗ヒスタミン薬などについて注意喚起している。
≪============
============≫
【気管支ぜんそく テオフィリン】
→「特に子供ではけいれんを起こしやすい」
ぜんそく治療に使われるテオフィリンは、効き目が強い半面、成分が有効である濃度の幅が狭く、副作用としてけいれんを引き起こしやすい。「特に子供に処方されたときは慎重になる。発熱が無いかや熱性けいれんの既往をチェックし、場合によっては他の薬に替えられないかどうかを医師と相談することもある」(イイジマ薬局薬剤師・飯島裕也氏)。
≪============
============≫
【複数の漢方薬】
→「生薬成分の重複を確認」
複数の漢方薬を処方された際は、生薬成分の重複に注意が必要だ。処方間で重複した成分があると、過剰摂取になってしまう可能性がある。例えば、「甘草」は医療用漢方薬148品目のうち109品目に採用されている。組み合わせによっては、甘草の主成分であるグリチルリチン酸がカリウムの排せつを促すため、取り過ぎると低カリウム血症を招きやすい。その結果、「手足のしびれや慢性疲労など、原因が分からない不定愁訴となることもある」(青島氏)。
≪============
============≫
【高齢者に降圧剤】
→「転倒などのリスクに気を付ける」
国内の75歳以上の高齢者のうち80%が高血圧に罹患しているといわれる。日本高血圧学会によるガイドラインの降圧目標は、75歳以上の場合140/90mmHg(収縮期/拡張期)未満。降圧剤は血圧を下げることが目的ではなく、高血圧による脳血管障害などを予防するのが本来の目的。「降圧目標をややオーバーした血圧を基準値に下げるために、高齢者に降圧剤を長期にわたって飲ませる必要があるかは疑問」(富家氏)。降圧剤の副作用には目まいやふらつきなどがあり、転倒などのリスクも発生する。
≪============
============≫
【高齢者に総合感冒薬】
→「特に男性は『尿閉』に注意」
風邪を引いた際に服用する総合感冒薬には何種類もの有効成分が入っているため、なかには自分の症状に不要な成分が含まれている可能性もある。高齢者が注意したいのはプロメタジンやクロルフェニラミンなどの抗ヒスタミン成分。眠気やふらつきだけでなく、それらが持つ抗コリン作用で口渇や頭痛などが起こる恐れもある。特に前立腺肥大の高齢者の場合、尿が出なくなる「尿閉」を起こすことも。「冬場に総合感冒薬を飲んで、『尿が出ない』と夜間外来に駆け込む高齢男性は多い」(北氏)という。
≪============
============≫
【高齢者に三環系抗うつ薬】
→「抗コリン作用による副作用が出やすい傾向」
うつ病の薬として古くから使用されている、アミトリプチリンなどの三環系抗うつ薬。99年以降、SSRI(選択的セロトニン再取り込み阻害薬)やSNRI(セロトニン・ノルアドレナリン再取り込み阻害薬)が登場するまでは、三環系抗うつ薬が代表的なうつ病治療薬の一つだった。三環系抗うつ薬は抗コリン作用が強いため、便秘や口の渇き、排尿困難、眠気などの副作用が出やすい傾向にある。特に高齢者の場合、眠気によるふらつきなどが転倒の原因になったり、排尿障害になったりと、QOL(生活の質)を下げるリスクが多い。
≪============
(文 竹下順子)
[日経トレンディ2019年10月号記事を再構成]
0 notes
Text
“
カブトムシディフェンシンとは、カブトムシの幼虫の体内に存在する抗菌性ペプチドのこと。細菌の多い腐葉土の中においてカブトムシの幼虫の体内に雑菌が侵入した場合に、これを殺して感染を防止する作用を持つ。カブトムシディフェンシンは1996年、当時の蚕糸・昆虫農業技術研究所(現:農業生物資源研究所)の宮ノ下らにより発見された[1]。
カブトムシの幼虫の体内に、はじめからカブトムシディフェンシンが存在するわけではない。幼虫が健康な状態では存在せず、細菌が感染して初めて幼虫体内でカブトムシディフェンシンが作られる。そのため、意図的に幼虫に対して細菌を注射しカブトムシディフェンシンを作らせ、足などを切断して体液を抽出、HPLCによる精製という過程を経て得られている。
カブトムシディフェンシンは抗菌性ペプチドであり、このような抗菌性ペプチド・抗菌性タンパク質は無脊椎動物から多く見出されている。特に昆虫由来のものは細菌の細胞膜を破壊することで抗菌活性を示すものが多く、メチシリン耐性黄色ブドウ球菌などの薬剤耐性菌に対して耐性が生じにくい抗生物質として研究されている。カブトムシディフェンシンについても、カブトムシディフェンシン自体の塩基性が強く、これが薬剤耐性菌のリン脂質膜に穴を開け、溶菌させる作用があるのではないかと考えられている[3]。
ヒトへの臨床医療で使用するためには、カブトムシディフェンシンを構成するアミノ酸残基数を改変する必要がある。これは、全長のカブトムシディフェンシンを人間の体内に投与すると、抗原抗体反応により体内からカブトムシディフェンシンが排除されてしまうからである。これを避けるため、抗菌活性を維持したままアミノ酸残基数を10程度まで削る試みがなされている[4]。
また、カブトムシディフェンシンを抗がん剤として臨床利用する研究も進められている。カブトムシディフェンシンに由来するアミノ酸改変ペプチドのいくつかは、がん細胞に対してのみ選択的に細胞毒性を持つことが報告されている[5]。一般にがん治療では抗がん剤による化学療法や放射線治療などが行われているが、これら治療方法は白血球などの正常な組織をも破壊し、いわゆる副作用が生じる。カブトムシディフェンシンが示す細胞毒性の特異性によっては、副作用が少ない新薬が誕生する可能性がある。
”
- カブトムシディフェンシン - Wikipedia (via petapeta)
0 notes
Text
オゾンガス消毒器に注文殺到
https://headlines.yahoo.co.jp/hl?a=20200605-00000016-asahi-ind
ものづくりの町で知られる大阪府東大阪市の町工場で製造されているオゾンガス消毒器に、新型コロナウイルスの対応に当たっている全国の医療機関や消防、警察などからの注文が急増している。
製造しているのは、同市の消毒器メーカー「タムラテコ」。無人環境で空気中の酸素から生成したオゾンガスを高濃度で噴霧。そのオゾンガスが施��や資機材などに付着したウイルスや病原菌を強い酸化力で無毒化する。消毒が終わると、オゾンガスを自動回収して酸素に変える仕組みだ。
消毒器は、インフルエンザウイルスやメチシリン耐性黄色ブドウ球菌(MRSA)への不活化効果がある。また新型コロナウイルスに関しては、最近の奈良県立医科大学などの実証実験で不活化効果が確認された。
製品は国から承認された医療用と…
View On WordPress
0 notes
Quote
メチシリンに耐性がある黄色ブドウ球菌、MERS、2009年流行の豚インフルエンザウィルスも、銅に接触すれば数分以内で死ぬのである。
兵頭二十八の放送形式 – 兵頭二十八ファンサイト 半公式
0 notes
Quote
北アイルランドのアルスター大学のクイン氏は、生まれ故郷のファーマナ州に広がるアルカリ性土壌に、抗生物質を生み出す細菌がいるのではないかと考えていた。
そこで帰省したときに草地などで細菌を探していると、おばから「墓の土を探してみたら」といわれたと、スミソニアン誌に語っている。
初めは「気味が悪い」とためらったクイン氏だが、考え直して、マクギル神父の墓の土を持ち��って調べたところ、未知の細菌が見つかった。
この細菌には、何種類かの耐性菌をおさえる効果があった。複数の抗生物質に耐性があるMRSA(メチシリン耐性黄色ブドウ球菌)にも有効だった。
実はこの土には伝説があった。
マクギル神父は死の床で、「自分の墓を覆う土が病を治す」と告げた。そこで信者の人々がその土を小さな木綿の袋に入れて、枕の下に置くと、傷や喉の痛みなどを和らげてくれたという。
今でもマクギル神父の墓には、その土を求めてやってくる人がいる。
世界で死者70万人…細菌との戦いに現れた「伝説の墓」からの救世主(熊谷 玲美) | ブルーバックス | 講談社(2/3)
0 notes
Text
MRSAはグリカンを変化させて免疫を回避する
メチシリン耐性黄色ブドウ球菌(MRSA)による感染は臨床における重大な問題である。今回、医療関連MRSAおよび家畜関連MRSAが適応免疫を回避できるようになる、新規な機構が報告された。プロファージにコードされていてファージ感染により交換される、今まで知られていなかったグリコシルトランスフェラーゼが、この研究によって見つかり、構造的特徴と機能的特徴の両方が明らかにされた。この新しい酵素は、細胞壁テイコ酸(WTA)のリビトールリン酸(RboP)の反復単位のC4ではなく、C3にβ糖鎖修飾を行うことでWTAの糖鎖修飾パターンをわずかに変化させ、これによってマウスでは防御的抗体応答の誘導が大幅に低下する。この結果はまた、ヒト循環血中には1種類のWTAに対する抗体だけが存在し、それとは異なるWTAに対する抗体が存在しないことと一致している。新規な酵素は、ドイツの医療関連MRSA分離株の70~80%、…
View On WordPress
0 notes
Text
MRSAに院内感染か=心臓手術受けた新生児死亡-千葉
千葉県こども病院(千葉市)は1日、心臓の手術を受けた生後1カ月未満の男児が11月、MRSA(メチシリン耐性黄色ブドウ球菌)に感染し、発症後に死亡したと発表した。他に5人の感染者が確認されており、同院は院内感染とみて原因を調べている。 同院によると、11月15~28日に6人の子どもがMRSAに感染し、うち2人が発症した。いずれも新生児集中治療室(NICU)や新生児治療室(GCU)、集中治療室(ICU Source: 中国・韓国・アジアのニュースまとめ
View On WordPress
0 notes
Text
MRSAに院内感染か=心臓手術受けた新生児死亡-千葉
千葉県こども病院(千葉市)は1日、心臓の手術を受けた生後1カ月未満の男児が11月、MRSA(メチシリン耐性黄色ブドウ球菌)に感染し、発症後に死亡したと発表した。他に5人の感染者が確認されており、同院は院内感染とみて原因を調べている。 同院によると、11月15~28日に6人の子どもがMRSAに感染し、うち2人が発症した。いずれも新生児集中治療室(NICU)や新生児治療室(GCU)、集中治療室(ICU)で治療を受けていた。 死亡した男児は11月上旬に心臓手術を受けた後、19日にMRSAが検出され21日に死亡した。MRSAの遺伝子型を調べたところ、把握できた他の4人の型と一致せず、同院は感染経路が複数ある可能性も指摘している。 【時事通信社】 Source: ざいげん
View On WordPress
0 notes