#واکسن ایدز
Text
روزی برای واکسن ایدز
۱۸ می (۲۸ اردیبهشت) با هدف تأکید بر ادامه تلاش ها در روند تولید واکسن ایدز، به نام روز جهانی واکسن ایدز (World AIDS Vaccine Day) نامگذاری شد.
در تقویم، روزهای مختلفی به نام روز اچ آی وی / ایدز نامگذاری شدند: ۱ دسامبر روز جهانی ایدز، ۱۸ سپتامبر روز آگاهی در مورد اچ آی وی / ایدز و سالمندی، ۱۹ مه روز آگاهی در مورد اچ آی وی / ایدز آسیا- اقیانوسیه، ۱۰ آوریل روز آگاهی در مورد اچ آی وی / ایدز جوانان و ۱۰ مارس روز آگاهی در مورد اچ آی وی / ایدز زنان و دختران.ادامه:https://sabalab.net/hiv-vaccine/
0 notes
Photo

. یک محقق ارشد انگلیس سویه جدید کرونا را که در جنوب آفریقا شناسایی شده است، غیرعادی و ناپایدار خواند و گفت که این گونه حامل ترکیبی است که به ندرت یافت میشود. ○ لطفا ورق بزنید ● 🤍 پاتو وان، خدمات نوین آزمایشگاهی و درمانی، استخدام و کاریابی، آموزش، نیازمندی های درمانی، تجهیزات درمانی، مارکتینگ، زیرساخت شبکه و نرم افزاری و ... 🌐 www.pato1.ir ●مشاهده لینک های مفید در بیو○ #کرونا #کروناویروس #ویروس_کرونا #ایدز #سیستم_ایمنی_بدن #ویروس_جدید #قرنطینه #واکسن #واکسن_اجباری #کرونادلتا #ژنتیک #سویه_جدید #پاتو #پاتووان #پاتو_وان #پاتولوژی #سلولی_مولکولی #بیوتکنولوژی (at London, United Kingdom) https://www.instagram.com/p/CWtoWy8ojd-/?utm_medium=tumblr
#کرونا#کروناویروس#ویروس_کرونا#ایدز#سیستم_ایمنی_بدن#ویروس_جدید#قرنطینه#واکسن#واکسن_اجباری#کرونادلتا#ژنتیک#سویه_جدید#پاتو#پاتووان#پاتو_وان#پاتولوژی#سلولی_مولکولی#بیوتکنولوژی
0 notes
Text
HPV در مردان
HPV در مردان
زگیل تناسلی (HPV) یا پاپیلومای انسانی، یک بیماری مقاربتی است و افراد بسیاری که از نظر جنسی فعال هستند، حداقل یک بار ابتلا به آن را تجربه کردهاند. ابتلا به این ویروس یکی از شایعترین بیماریهای مقاربتی در ایالات متحده است و سالانه حدود 14 میلیون فرد به این آمار اضافه میشود. این مقاله تلاش کرده، تمام اطلاعات مربوط به HPV در مردان و راههای درمان آن را بررسی کند.
زگیل تناسلی یا HPV چیست؟
ویروس HPV، از طرق مختلفی مانند روابط جنسی دهانی، مقعدی، واژنی و تماسهای نزدیک پوستی از فرد بیمار به فرد سالم منتقل میشود. گاهی اوقات افراد علائم این بیماری را نشان میدهند و در بعضی زمانها، این بیماری بدون علامت است و در نتیجه، راحتتر، این بیماری به شریک جنسی منتقل میشود.
به این نکته توجه داشته باشید که ابتلا به بیماری عفونی زگیل تناسلی، اصلا شبیه و یا حتی قابل مقایسه با بیماریهایی مانند ایدز و یا هرپس نیست. این بدین معناست، که ابتلا به HPV در اکثر مواقع قابل درمان و کنترل است. از طرفی، دریافت واکسن میتواند ابتلا به این بیماری را تا حد بسیار زیادی کاهش دهد.
آیا ابتلا به ویروس HPV، سلامتی مردان را به خطر میاندازد؟
تحقیقات نشان داده، بیش از 30 نوع ویروس پاپیلومای انسانی، منجر به ایجاد سرطان مقعد یا آلت تناسلی در مردان میشود. البته این موضوع را فراموش نکنیم که ابتلا به این نوع از سرطانها به شدت نادر است و مردانی که سیستم ایمنی قویتری داشته باشند، در مقابل این ویروس، مقاومت بیشتری نشان میدهند. همچنین مشخص شده، خطر ابتلا به این بیماری در افرادی که به بیماری HIV مبتلا هستند و همینطور مردان همجنسگرا و دوجنسگرا (نسبت به مردانی که فقط با زنان در ارتباط هستند) بیشتر است.
به جز 30 نوع ویروسی که امکان ابتلا به سرطان را افزایش میدهند، انواع دیگر ویروسها، فقط ضایعات پوستی در ناحیه تناسلی ایجاد میکنند.
چرا ویروس HPV، منجر به سرطان در مردان میشود؟
قبل از هرچیزی، بیایید این نکته را با هم مرور کنیم: ویروس HPV، به خودی خود، سرطان ایجاد نمیکند، اما اگر عفونت ناشی از ابتلا به HPV، از بین نرود، به واسطه تغییراتی که در سلولهای بدن بیمار ایجاد میکند، احتمال ابتلا به سرطان در آقایان بیشتر میشود.
همانطور که قبلتر گفتیم، سرطان آلت تناسلی و مقعد، رایجترین انواع سرطانهایی است که در آقایان به واسطه ابتلا به این ویروس به وجود میآید. گاهی امکان دارد، فرد به سرطان پشت گلو یا اوروفارنکس هم مبتلا شود.
یکی دیگر از موضوعات اصلی درباره سرطانهای ناشی از HPV، آن است که این سرطانها به قدری آهسته پیشرفت میکنند که فرد بیمار ممکن است سالها متوجه بیماری خود نشود. متاسفانه در حال حاضر، هیچگونه راهی به منظور شناسایی و بررسی این موضوع وجود ندارد که آیا فرد به طور موقت به ویروس آلوده شده است و یا امکان ابتلا به سرطان نیز وجود دارد.
عفونت ناشی از این ویروس اغلب با کمک سیستم ایمنی بدن، به طور طبیعی از بین میرود، به این ترتیب، گاهی امکان دارد فرد بدون اینکه بداند، بارها و بارها به این ویروس مبتلا شود. چرا که هیچ علائمی قابل رویت نیست. اما اگر تودههای گوشتی و ضایعات زگیل مانندی را مشاهده کردید، لازم است به پزشک متخصص مراجعه کنید.
انواع HPV در مردان
تا به حال حدود 100 نوع مختلف از ویروس زگیل تناسلی شناخته و بررسی شده که هر یک از آنها عملکردهای متفاوتی دارند و به طور عمده به دو دسته کم خطر و پرخطر تقسیم میشوند.
انواع کم خطر hpv در مردان
به طور معمول، انواع کم خطر این ویروس فقط منجر به بروز ضایعات پوستی در ناحیه تناسلی، مقعد و دهان میشود. از آنجایی که این نوع از زگیلها عفونت خاصی ایجاد نمیکنند، منجر به بروز مشکلات عفونی جدی هم نخواهند شد. از سوی دیگر، بعد از گذشت حدود 18 الی 24 ماه، بدون اینکه فرد تحت درمان باشد، زگیلها از بین خواهند رفت. برای اطلاعات بیشتر، برخی از انواع کم خطر ویروس hpv را در اینجا آوردهایم: HPV6، HPV11، HPV40، HPV43، HPV44، HPV53، HPV54، HPV61، HPV72 و HPV73.
انواع پرخطر HPV در مردان
نوع پرخطر ویروس HPV، علاوه بر ایجاد زگیل در ناحیه تناسلی، مشکلات دیگری هم به وجود میآورد. سرطان دهانه رحم و واژن در زنان و سرطان مقعد یا بیضه در مردان، مشکلات جدی است که در انواع پرخطر این بیماری ایجاد میشود. از پرخطرترین انواع این بیماری میتوان به نوع ۱۶ HPV ، ۱۸ HPV ، ۳۱ HPV ، ۳۳ HPV ، ۳۵ HPV ، ۳۹،۴۵ HPV ، ۵۱ HPV ، ۵۲ HPV ، ۵۶ HPV ، ۵۸ HPV ، ۵۹ HPV و۶۸ HPV اشاره کرد. سایر سرطانهایی که این ویروس منجر به بروز آنها میشود، موارد زیر هستند:
سرطان دهانه ی رحم
سرطان واژن
سرطان دهانه ی واژن
سرطان بیضه و آلت تناسلی در مردان
سرطان مقعد
سرطان زبان
سرطان حنجره
سرطان دهان
زمان مراجعه به پزشک برای بیماری HPV در مردان
در صورتی که فرد بیمار متوجه هر مورد غیر معمولی مانند توده، زخم در آلت تناسلی، مقعد، دهان، کیسه بیضه و یا رشد غیر طبیعی در این نواحی شد، باید در سریعترین زمان ممکن به پزشک مراجعه کند.
شکل ظاهری انواع ��گیل تناسلی در مردان
شایعترین علائم زگیلهای تناسلی به صورت برجستگیهای کوچک انفرادی و یا گروهی است که در نواحی مقعد یا آلت تناسلی ظاهر میشود. زگیلهای ایجاد شده ممکن است، کوچک، بزرگ، برجسته، مسطح و یا شبیه به گل کلم باشد. همانطور که قبلتر اشاره شد، گاهی ممکن است، زگیلها بعد از مدتی از بین بروند، یا از نظر تعداد افزایش و یا کاهش یافته و یا ثابت باقی بمانند. گاهی نیز این امکان وجود دارد که پس از درمان، دوباره بازگردند.
خبر خوب اینکه، در حال حاضر مراکز و کلینیکهای خدمات درمانی بهداشتی، تنها با مشاهده آلت تناسلی، قادر به تشخیص زگیلهای تناسلی در مردان هستند.
درمان زگیل تناسلی در مردان
زگیلها اغلب بدون درمان نیز از بین میروند، اما پزشکان به طور معمول از داروی اسید سالیسیلیک برای درمان برخی از زگیلها استفاده میکنند. سایر داروهای درمانی HPV در مردان، موارد زیر هستند، اما یادتان باشد که نباید بدون دستور پزشک، این داروها را مصرف کنید.:
ایمیکیمود
پودوفیلین
اسید تری کلرواستیک
Podofilox
مداخلات دارویی بیماری HPV در مردان
داروهایی که برای درمان HPV مردان مورد استفاده قرار میگیرد، در مواردی نیاز به مداخلات دارویی و درمانی دیگری نیاز دارند که برخی از آنها را در ادامه اشاره کردهایم:
سرما درمانی: در این روش درمانی، از نیتروژن مایع برای ایجاد یخ زدگی در نواحی غیرطبیعی استفاده میشود.
لیزر درمانی: پرتوهای نوری در لیزر درمانی، بافت آلوده به بیماری را از بین میبرد.
تزریق اینترفرون: این روش به دلیل وجود خطرات زیاد، عوارض جانبی و همچنین هزینه زیادی که ایجاد میکند، به ندرت مورد استفاده قرار میگیرد.
الکتروکوتر: این روش با استفاده از جریان الکتریکی انجام میشود و برای سوزاندن نواحی مورد نظر استفاده میشود.
عمل جراحی: ضایعات با جراحی برداشته میشود.
قبل از به کارگیری هر یک از روشهای درمانی اشاره شده، حتما باید با پزشک مشورت کنید و تحت نظر باشید. چرا که همواره، روش درمانی مورد نظر با توجه به نوع زگیلها و شدت بیماری تجویز میشود.
اما به یاد داشته باشید که ویروس برای همیشه در بدن باقی میماند؛ به بیان سادهتر، امکان دارد زگیلهای به وجود آمده، از بین بروند و بیمار هیچگونه علائمی روی بدن خود مشاهده نکند، اما این بدان معنا نیست که چرخه انتقال ویروس متوقف شده است. در واقع، تابه حال هیچ گونه درمانی برای از بین بردن این ویروس از بدن فرد یافت نشده است.
کرایوتراپی یا سرما درمانی برای ویروس hpv
کرایوتراپی و یا سرما درمانی از بهترین و قطعیترین روشهای درمان HPV مردان است که در مطب پزشک انجام میشود. در این روش درمانی، نیتروژن مایع در دمای منفی 196 درجه روی زگیلها اسپری میشود. پزشک متخصص به منظور کاهش درد از بیحسی موضعی استفاده میکند. مدت زمان لازم برای استفاده از این درمان در حدود 20 دقیقه است.
مزایا استفاده از روش کرایوتراپی
این درمان اغلب در یک جلسه و در کوتاهترین زمان ممکن انجام میشود.
در طی درمان، زگیل تناسلی به سایر نواحی پوست منتقل نخواهد شد.
این روش نیازی به تکرار درمان ندارد.
سرما درمانی اغلب جای زخمی به جای نمیگذارد، بنابراین از نظر زیبایی از دیگر روشها مناسب تر است.
کرایوتراپی، درد بسیار کمی در بیمار ایجاد میکند.
این روش به صورت سرپایی انجام شده و نیازی به بستری شدن در بیمارستان ندارد.
چگونه کرایوتراپی، زگیلها را از بین میبرد؟
زگیلهای ایجاد شده با استفاده از این روش در سه مرحله از بین خواهند رفت:
مرحله اول: سرما درمانی با انتقال سرما زگیلها را از بین نمیبرد. بلکه، این گرماست که در دمای -196 درجه منجر به جوشیدن نیتروژن مایع شده و زگیلها را نابود میکند. به بیان ساده تر، در طی فرایند کرایوتراپی، هنگامی که نیتروژن در تماس با زگیلها قرار میگیرد، گرمای بدن بیمار به آن منتقل شده و در نهایت باعث جوشیدن آن خواهد شد. در نتیجه این امر، زگیل ناپدید میشود.
مرحله دوم: بعد از گذراندن مرحله اول، زگیلها منجمد شده و در این حالت نیتروژن به عمق بافت زگیل دسترسی پیدا کرده و قادر به از بین بردن کامل سلولها است. به عبارت دیگر، سرمادرمانی فرم و ظاهری کریستالی به زگیل داده و دیواره سلولها را تخریب میکند. نابودی و مرگ سلولها در مرحله دوم اتفاق میافتد.
مرحله سوم : در مرحله آخر، پس از مرگ سلولی، التهاب ایجاد میشود که به از بین رفتن بافت کمک میکند. بعد از بروز التهاب، ریزش بافتهای زگیل تناسلی شروع شده و در نهایت منجر به از بین رفتن قسمتهای ویروسی میشود.
آزمایش HPV در مردان
شما می توانید این آزمایش را در منزل انجام دهید. با پرکردن فرم آزمایش های مقاربتی، پزشکان متخصص به محل اعزام می شوند، به صورت محرمانه تست HPV مردان انجام می شود و جواب آن هم برای شما ارسال خواهد شد.
2 notes
·
View notes
Text
تست hpv
تست hpv
تست hpv، یکی از آزمایشهای ضروری برای افرادی است که دارای فعالیت جنسی هستند. با پرکردن فرم زیر، میتوانید تست hpv را در محل انجام دهید و جواب آن را هم به صورت آنلاین دریافت کنید.ویروس HPV، از طرق مختلفی مانند روابط جنسی دهانی، مقعدی، واژنی و تماس نزدیک پوستی از فرد بیمار به فرد سالم منتقل میشود. گاهی اوقات افراد علائم این بیماری را نشان میدهند و در بعضی زمانها، این بیماری بدون علامت است و در نتیجه راحتتر، به شریک جنسی منتقل میشود. به این نکته توجه داشته باشید که ابتلا به بیماری عفونی زگیل تناسلی، اصلا شبیه و یا حتی قابل مقایسه با بیماریهایی مانند ایدز و یا هرپس نیست. بنابراین ابتلا به HPV در بسیاری مواقع قابل درمان و کنترل است. از طرفی، دریافت واکسن میتواند ابتلا به این بیماری را تا حد بسیار زیادی کاهش دهد. اگر به سلامت بدنی و جنسی خود اهمیت میدهید و دو سال از برقراری رابطه جنسی با شریک جنسی شما میگذرد.
چرا انجام تست hpv ضروری است؟
تا به حال حدود 200 نوع مختلف از ویروس زگیل تناسلی (Human papilomavirus) شناخته و بررسی شده که هر یک از آنها عملکردهای متفاوتی دارند. اما تحقیقات نشان داده، بیش از 30 نوع ویروس پاپیلومای انسانی، منجر به ایجاد سرطان مقعد، سرطان دهانه رحم یا آلت تناسلی در مردان و زنان میشود. به عبارتی دیگر، میتوان انواع ویروس HPV را در دو دسته کم خطر و پرخطر قرار داد. به طور معمول، انواع کم خطر این ویروس فقط منجر به بروز ضایعات پوستی در نواحی تناسلی، مقعد و دهان میشود. از آنجایی که این نوع از زگیلها عفونت خاصی ایجاد نمیکنند، منجر به بروز مشکلات عفونی جدی هم نخواهند شد. از سوی دیگر، بعد از گذشت حدودا 18 الی 24 ماه، بدون اینکه فرد تحت درمان باشد، زگیلها از بین خواهند رفت. برای اطلاعات بیشتر، برخی از انواع کم خطر این ویروس را در اینجا آوردهایم: HPV6، HPV11، HPV40، HPV43، HPV44، HPV53، HPV54، HPV61، HPV72 و HPV73. انواع پرخطر ویروس HPV، علاوه بر ایجاد زگیل در نواحی تناسلی، مشکلات دیگری هم به وجود میآورد؛ سرطان دهانه رحم و واژن در زنان و سرطان مقعد یا بیضه در مردان، مشکلات جدی است که در انواع پرخطر این بیماری ایجاد میشود. از پرخطرترین انواع این بیماری میتوان به نوع HPV16، HPV18، HPV31، HPV33، HPV35، HPV39، HPV45، HPV51، HPV52، HPV56، HPV58، HPV59، HPV68 اشاره کرد.اگرچه تست HPV بسیار مهم است اما معمولا پزشکان فقط به خانمهای سنین 21 تا 29 سال توصیه میکنند که اگر پاسخ آزمایش پاپ اسمیر آنها غیرطبیعی بود، تست HPV بدهند. HPV در این گروه سنی بسیار شایع است اما بیشتر عفونتها بهخودیخود بهبود پیدا میکنند. بنابراین، آزمایش منظم ممکن است همیشه سودمند نباشد. در عوض، زنان 21 تا 29 ساله لازم است مرتبا آزمایش پاپ اسمیر انجام دهند. این آزمایش، HPV را تشخیص نمیدهد اما میتواند یک علامت قابلتوجه از عفونت که شامل سلولهای غیرطبیعی دهانه رحم است را تشخیص دهد. اگر نتایج تست پاپ اسمیر، غیرطبیعی باشد، پزشک در مورد انجام تست HPV تصمیم میگیرد. اگر آزمایش پاپ اسمیر، نتایجی غیرطبیعی را نشان داد ممکن است برای بررسی وجود ویروس، تست HPV تجویز شود. اگر سابقه HPV یا ضایعات سرطانی یا پیش سرطانی داشته باشید، ممکن است پزشک آزمایش HPV را همراه با تست پاپ اسمیر انجام دهد. علاوه بر این، زنان بالای 30 سال باید هر پنج سال یکبار تست HPV را همراه با تست پاپ اسمیر انجام دهند. ممکن است سالها یا حتی یک دهه طول بکشد تا علائم HPV بروز پیدا کند. تست پاپ اسمیر ممکن است سلولهای غیرطبیعی را تشخیص دهد اما برای تایید عفونت، آزمایش HPV ضروری است.در حال حاضر هیچ تستی برای آزمایش HPV در مردان وجود ندارد. بااینحال، مردان مبتلا به HPV بدون اینکه بدانند به این ویروس آلوده هستند میتوانند آن را به دیگران انتقال دهند. در اکثر این مردان، علائم HPV مشاهده نمیشود. همچنین، بسیاری از عفونتهای HPV معمولا قبل از ایجاد علائم، خودبهخود از بین میروند. برخی از پزشکان آزمایش پاپ مقعدی را برای مردان انجام میدهند. بااینحال، این آزمایش فقط برای مردانی انجام میشود که HIV مثبت هستند و رابطه جنسی مقعدی دارند. در این شرایط، پزشکان میتوانند تست HPV را در کنار آزمایش پاپ مقعدی انجام دهند. بااینحال، این کار توصیه نمیشود زیرا این آزمایشها ممکن است برای تشخیص HPV کافی نباشند.
چرا تست hpv انجام میشود؟
تست HPV به این دلیل انجام میشود که مشخص گردد آیا در بدن شما گونههایی از ویروس HPV که خطر ابتلا به سرطان دهانه رحم را افزایش میدهند وجود دارد یا خیر. هنگامیکه از پاسخ این سوال آگاه هستید میتوانید در مورد تحت درمان قرار گرفتن یا منتظر ماندن برای رفع خود به خودی مسئله، تصمیم بگیرید. ازآنجاکه HPV خطر ابتلا به سرطان دهانه رحم را افزایش میدهد، بسیاری از افراد میخواهند از وضعیت HPV خود آگاه شوند تا بتوانند برای تصمیمات آتی آماده باشند. در صورت عدم درمان، HPV معمولا خودبهخود بهبود پیدا میکند. بر طبق مطالعات، از هر 10 عفونت، نه مورد در طی یک تا دو سال قابلتشخیص نیستند. به همین دلیل است که برخی افراد پس از آگاهی از نتیجه مثبت تست HPV تصمیم میگیرند بدون دریافت معالجات، درمان شوند. به این رویکرد، درمان انتظاری گفته میشود و در این مدت شما و پزشک مراقب تغییر در سلولها یا علائم غیرمعمولی هستید که ممکن است نشاندهنده سرطان دهانه رحم باشند. با هشیاری نسبت به تغییرات، در صورت بروز مسئله میتوانید بهسرعت اقدام کنید. همچنین میتوانید از صرف هزینهها و انجام اقداماتی که ممکن است درنهایت غیرضروری باشند جلوگیری کنید.
سرطانهایی که ویروس HPV منجر به بروز آنها میشود، سرطان دهانه رحم، واژن، دهانه واژن، بیضه و آلت تناسلی در مردان، مقعد، زبان، حنجره و دهان است. شایعترین علائم زگیلهای تناسلی به صورت برجستگیهای کوچک انفرادی و یا گروهی است که در نواحی مقعد یا آلت تناسلی ظاهر میشود. زگیلهای ایجاد شده ممکن است، کوچک، بزرگ، برجسته، مسطح و یا شبیه به گل کلم باشد. گاهی ممکن است، زگیلها بعد از مدتی از بین بروند، از نظر تعداد افزایش و یا کاهش یافته و یا ثابت باقی بمانند. گاهی نیز این امکان وجود دارد که پس از درمان، دوباره بازگردند. با این تفاسیر، بهترین راه آن است که راههای پیشگیری برای جلوگیری از ابتلا به ویروس HPV را جدی بگیریم که یکی از آنها استفاده از وسیلههای محافظتی در هنگام برقراری رابطه جنسی است. اما یکی دیگر از کارهای اصلی که به میزان زیادی توصیه میشود، انجام تست HPV به صورت منظم است. این تست بسیار ساده است و با برداشت لایه مخاطی و پوششی از ناحیه آلت تناسلی قابل انجام است. بافت برداشته شده، در آزمایشگاه از جهت وجود انواع ویروسهای HPV مورد بررسی قرار میگیرد و در صورتی که فرد به این ویروس مبتلا باشد، نیاز به بررسیهای بیشتری وجود خواهد داشت، چرا که باید میزان تغییراتی که این ویروس در سلولهای پوششی ایجاد کردهاند را، بررسی کرد تا خطر ابتلا به سرطان تخمین زده شود. همچنین افراد در صورت مشاهده هر حالت غیر معمولی مانند توده، زخم در آلت تناسلی، معقد، دهان، کیسه بیضه و یا رشد غیر طبیعی در این نواحی، باید در سریعترین زمان ممکن به پزشک مراجعه کنند. پزشکان به طور معمول از داروی اسید سالیسیلیک برای درمان برخی از زگیلها استفاده میکنند، اما سایر داروهای درمانی HPV در مردان، ایمیکیمود، پودوفیلین و اسید تری کلرواستیک است. در زنان، انتخاب روش درمان HPV به نظر پزشک و نوع زگیلها بستگی دارد، اما به طور کلی روشهای درمان می تواند استفاده از محلول پودوفیلین، لیزر درمانی و یا کرایوتراپی باشد. کرایوتراپی و یا سرما درمانی از بهترین و قطعیترین روشهای درمان زگیل تناسلی است که در مطب پزشک انجام میشود. در این روش درمانی، نیتروژن مایع در دمای منفی 196 درجه روی زگیلها اسپری میشود. پزشک متخصص به منظور کاهش درد از بیحسی موضعی استفاده میکند. مدت زمان لازم برای استفاده از این درمان در حدود 20 دقیقه است. لیزردرمانی، یکی دیگر از روشهای درمان ویروس HPV است، با توجه به آنکه ویروس پاپیلوما، تا چه عمقی به بافتهای پوششی بدن نفوذ کرده باشد، امکان استفاده از لیزردرمانی وجود دارد. البته لیزر درمانی مزایا و معایب خود را دارد، برای مثال درمان با آن قطعی است، اما سوزش و درد پس از لیزردرمانی، در کوتاه مدت، ممکن است آزار دهنده باشد.
0 notes
Photo

⭕️آخوندها چون سرنخ کرونا از چین سر در آورد دیگر از حمله بیولوژیکی یک کلمه هم نمیگویند ولی پیش از رو شدن حقیقت رهبر فاسد نظام هم مدعی بود کار آمریکاست! کووید نوزده تنها می تواند در آزمایشگاه خلق شده باشد! پروفسور لوک مونتانیه کاشف ویروس ایدز و برنده جایزه نوبل ۲۰۰۸: پروفسور لوک مونتانیه گفته است که کرونا، ویروسی دستکاری شده است که بطور تصادفی از آزمایشگاهی در ووهان چین به بیرون سرایت نموده است. چینی ها از ویروس کرونا در پژوهش های خود برای ساخت واکسن ایدز استفاده کرده اند. برخی بر این باورند بخش هایی از دی ان آی ویروس ایدز در ژنوم کووید ۱۹ یافت شده است. به عقیده پروفسور لوک مونتانیه، طبیعت هیچ گونه سرهم بندی مولکولی را نمی پذیرد و این تغییرات غیر طبیعی را از میان می برد. https://www.instagram.com/p/B_MY2hhlVG3/?igshid=1co8qns16cw19
0 notes
Text
آیا باید انقدر از ویروس کرونا بترسیم؟؟؟
آیا چیزی ترسناک تر از ویروس کرونا وجود دارد؟
جواب این سوال این است که فعلا که این ویروس ناشناخته است و شیوع ناگهانی پیدا کرده ,باید از آن بترسیم و نهایت رعایت بهداشت و قرنطینه خانگی تا حد امکان را انجام دهیم تا کم کم هوا گرم شود یا واکسن آن پیدا شود. اما نباید استرس و ترس آن ما را فلج کند و هزار امراض بدتر از کرونا برای ما پدید آورد. کسی را می شناسیم که بر اثر تمیزکاری بیش از حد و تنفس وایتکس زیاد مسموم شده و ریه هایش بسیار آسیب دیده و از آن جهت در بیمارستان بستری شده. شما می توانید در خانه قرنطینه باشید و مدتی بیرون نروید و به مطالعه کتاب و ورزش همانند یوگا و گشتن مفید در اینترنت و یا حتی راه اندازی یک شغل اینترنتی از طریق احداث یک سایت یا پیج اینستاگرام بپردازید. هدف ما در این مقاله کم کردن استرس و Panic و اضطراب ناشی از این بیماری است. خیلی ها را می شناسیم که الان خانه نشین شده اند و بخاطر استرس فک هایشان به هم قفل شده , احساس بیماری دارند ,تپش قلب دارند , سردرد , سرگیجه , درد عضلانی و خیلی علائم دیگر ناشی از استرس را دارند! آنها بدتر از کرونا , مادر امراض یعنی استرس و اضطراب را گرفته اند! اما چیزهای دیگری در جهان وجود دارند که هزاران و حتی میلیون ها برابر کشنده تر از ویروس کرونا هستند و از روز اول تولد در کمین ما و انسان های دیگر جهان بوده اند! تعجب کردید؟
تنها کاری هم که در این مقاله می کنیم برشمردن بعضی از آمار واقعی جهان از سایت های معتبر جهانی درباره وضعیت سلامتی و جمعیتی جهان فعلی ما در سال 2020 است! پس با خبرمی همراه باشید :
جمعیت جهان در روز 2 مارچ 2020 ساعت 5 بعدازظهر:
ابتدا تعداد جمعیت فعلی جهان را با هم بررسی کنیم : کمتر از 8میلیارد نفر !
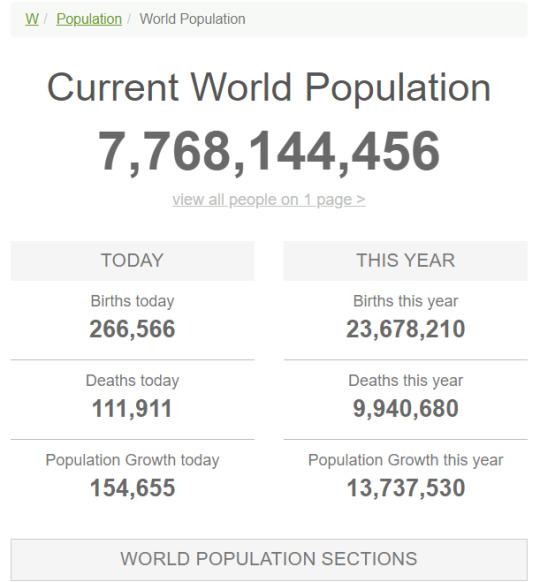
جمعیت فعلی جهان - khabarme.ir
از این آمار هر ثانیه تعداد زیادی کم می شود و تعدادی زیادی به آن اضافه می شود اما در نهایت این جمعیت روز به روز بیشتر می شود. خب همانطور که میبینید امروز 266566 نفر بدنیا آمده اند! و 111911 نفر فوت کرده اند! از روز اول سال 2020 تا امروز که 2 مارچ است نیز نزدیک 10میلیون نفر فوت کرده اند!! از این 10 میلیون نفر فقط 3000 نفر بر اثر کرونا درگذشته اند! یعنی 3 صدم درصد! پس 99 و نود و هفت صدم درصد دیگر چه شده اند؟!
سوتغذیه عامل مرگ با گرسنگی!
2 میلیون نفر در این 2 ماه بر اثر نداشتن غذا و سوتغذیه فوت شده اند!! فقط امروز 22000 نفر! یعنی 7 برابر تعداد کل کشته شدگان ویروس کرونا تا امروز دوم مارچ! عجیب است نه ؟؟؟ مثلا در آفریقا ! 2میلیون نفر هیچ چیز برای خوردن نداشته اند و از گرسنگی فوت کرده اند!! آیا شما چیزی برای خوردن دارید؟ شما درک کافی از وضعیت این 10 میلیون نفر ندارید و باور نمی کنید به مدت طولانی هیچ چیزی حتی یک تکه نان برای خوردن گیرتان نیاید!!! آن هم در سال 2020 !
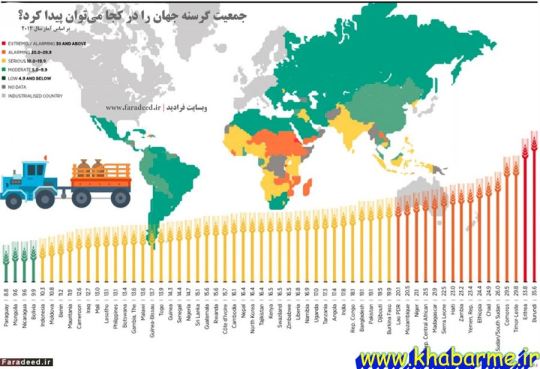
سوتغذیه در جهان - نقشه گرسنگی - khabarme.ir
بیماری های واگیردار متنوع
2 میلیون و دویست هزار نفر بر اثر بیماری های واگیردار از جمله کرونا کشته شده اند! از این 2 میلیون و دویست هزار نفر 3000 نفر از ویروس کرونا کشته شده اند! پس آن 2 میلیون و صد و نود و هفت هزار نفر دیگر بر اثر به بیماری واگیرداری کشته شده اند که ما خبر نداریم؟؟؟ می دانید علاوه بر کرونا چندهزار بیماری واگیردار در دنیا وجود دارد که مشغول قلع و قمع انسان ها است؟ 3هزار کجا و دومیلیون و دویست هزار کجا ؟!
ایدز , بیماری سخت درمان
در سال 2020 , تا امروز 300هزار نفر بر اثر بیماری ایدز کشته شده اند! 70 درصد این تعداد در قاره آفریقا هستند! ما در دنیا 42 میلیون نفر مبتلا به این بیماری را داریم. خیلی ها مبتلا شدن به این بیماری را مساوی با مرگ می دانند اما خیلی ها از این بیماری جان سالم بدر برده اند! قبلا این عامل از طریق سرنگ های آلوده معتادان و یا از مادر به نوزاد منتقل می شد اما اکنون عامل درجه یک آن مخصوصا در کشورمان فعالیت های جنسی و سکس است!
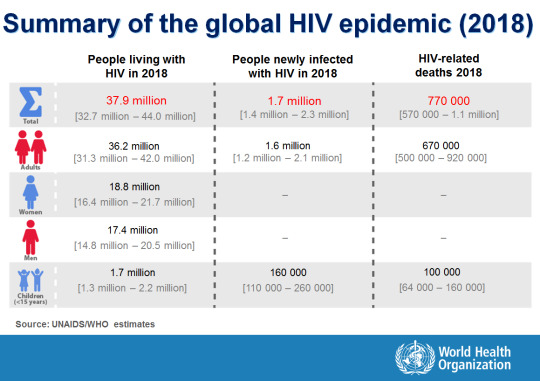
2018_summary-global-hiv-خلاصه آمار های ویروس ایدز در جهان - khabarme.ir
سرطان کشنده ترین بیماری انسان!
1400000 در این دو ماه نفر بر اثر سرطان فوت کرده اند که البته اکثریت آنان سنین بالا داشته اند. معمولا اکثر کسانی که در کهنسالی مریض می شوند , مریضی شان به سرطان تبدیل می شود و عامل مرگ می شود! اکثر اعضای بدن انسان سرطان های مخصوص به خود را دارند! خون , ریه , پروستات , کبد , پوست , حنجره , پستان , پانکراس و حتی مغز و معده و استخوان!!!
یک نیش کوچولو!
پشه مالاریا با نیش خود 170 هزار نفر را در سال 2020 کشته است! باورتان می شود؟ شما در ایران تا حالا چنین چیزی را شنیده اید؟شاید در سیستان و بلوپستان و روستاهای بسیار دورافتاده! خیلی ها در آفریقا و هندوستان و آسیای شرقی با این معضل دست به گریبان هستند! خیلی بد است یک پشه با یک نیش شما را از پا دربیاورد!
سیگار , عامل مرگ لذت بخش!
خود انسان هم به این آمار اضافه می کند! چگونه ؟؟ یکی از آنها سیگار کشیدن است! همین امروز 12 میلیارد نخ سیگار دود شد و به آسمان رفت! در سال 2020 هزار میلیارد نخ سیگار کشیده شده است! یعنی یک تریلیون نخ! حالا بگوییم چند نفر براثر سیگار کشیدن کشته شده اند : نزدیک به یک میلیون نفر در سال 2020 و دو ماهه اول سال بر اثر عوارض سیگار کشیدن فوت کرده اند! همین الان سیگار کشیدن را ترک کنید! از کسانیکه زود بر اثر ویروس کرونا فوت می کنند کسانی هستند که سیگار می کشند! باز هم دنبال دلیل هستید؟
الکل, این ماده حرام ضدعفونی کننده!
در دوماه اول سال 2020 , 430 هزار نفر بر اثر عوارض ناشی از اعتیاد به الکل و مصرف زیاد آن با نارسایی کبد و کلیه جان خودشان را در دنیا از دست داده اند!
خودکشی!
آمار امروز خودکشی در جهان 3000 نفر است! یعنی آمار یک روز خودکشی در جهان برابر است با تعداد کل کسانی که بر اثر ویروس کرونا از ابتدا تا کنون کشته شده اند. دقت کنید. فقط یک روز! در سال 2020 و دوماهه اول سال 183 هزار نفر خودکشی کرده اند!
تصادفات جاده ای
240 هزار نفر در سال 2020 بر اثر تصادفات جاده ای جان خودشان را از دست داده اند! در کشورمان ایران روزی 50 نفر در تصادفات بطور میانگین کشته می شوند! یعنی فرض کنید هفته ای یک بوئینگ 747 با 350 مسافر سقوط می کند و همه آن 350 نفر میمیرند! بگذریم که هزاران هزار نقص عضو و مصدوم و معیوب هم در کنار آن هست!

آمار تصادفات جاده ای ایران
Read the full article
0 notes
Text
کاشت مو برای بیماران هپاتیتی
کاشت مو برای بیماران هپاتیتی
کاشت مو برای بیماران هپاتیتی
کاشت مو برای بیماران هپاتیتی می تواند صورت گیرد و برای فرد مشکلی را ایجاد نمی نماید ولی برای پزشک و افرادی که کاشت مو را در فرد انجام می دهند می تواند مشکل ساز باشد.

( کلینیک رز اولین ارائه دهنده مقالات پزشکی صوتی و متنی در ایران )
اگر قصد دارید این مقاله را به صورت صوتی گوش نمایید، بر روی player زیر کلیک نمایید.
[audio mp3="https://rozclinic.com/wp-content/uploads/2019/02/hair-transplant-for-hepatitis-patients-audio-content.mp3" preload="auto"][/audio] زیرا در کاشت مو پزشک بسیار با خون فرد در ارتباط می باشد و ممکن است سوزن آلوده به خون فرد به دست کادر پزشکی برخورد نماید. کاشت مو برای بیماران هپاتیتی حتما باید با لوازمی صورت گیرد که بعد از کاشت مو منحدم گردد در نتیجه بهتر است از لوازم یکبار مصرف استفاده گردد. کاشت مو در این افراد با استفاده از دستکش ها ی مخصوص باید صورت گیرد.

کم پشتی مو یکی از مشکلاتی می باشد که خانم ها و آقایان به دلایل مختلفی اعم از ژنتیک در آن ها به وجود می آید، بیشتر افراد از این موضوع رنج برده و نمی توانند ارتباط اجتماعی با بقیه برقرار نمایند و باعث کاهش اعتماد به نفس در آن ها می شود. بیشتر خانم ها با روش های مختلف این نقص را می پوشانند ولی آقایان همواره با این مشکل مواجه هستند. بیشتر کلینیک های معمولی کاشت مو برای بیماران هپاتیتی ، ایدز و بیماری های ویروسی انجام نمی دهند و باید به " بهترین کلینیک کاشت مو " که دارای تجهیزات خاصی می باشد مراجعه نمود. هپاتیت یک بیماری مسری و خطرناک می باشد و برای جلوگیری از مبتلا شدن فرد به این بیماری باید از واکسن استفاده نمود تا بدن در برابر این بیماری ایمن گردد. کاشت مو برای بیماران هپاتیتی بلامانع می باشد ولی باید داروهایی استفاده گردد تا بر کبد این افراد فشار وارد نکند تا فرد دچار عارضه جدی بعد از کاشت نگردد. هپاتیت یک بیماری می باشد که سبب التهاب کبد در فرد می شود و اختلال در کبد سبب می گردد که هر مواد غذایی که مصرف می کنید تصفیه نشود و عفونت ها و میکروب ها از بدن فرد خارج نگردد. بیشتر افرادی که دارای بیماری هپاتیت B هستند از بیماری خود اطلاع ندارند و بعد از چند سال بعد از بیماری شاید مطلع شوند. کاشت مو برای بیماران هپاتیتی بهتر است با ظرافت و آرامش بیشتری صورت گیرد تا به کادر پزشکی آسیبی وارد نگردد. به هنگام کاشت مو از یکسری اسپری هایی استفاده می گردد که سبب پخش شدن ذرات خون فرد دارای هپاتیت به محیط می گردد و ممکن است از راه های تنفسی وارد بدن پزشک و کادر پزشکی گردد در نتیجه بیشترین خطر در کاشت مو برای بیماران هپاتیتی برای پزشک معالج وجود دارد. کاشت مو برای بیماران هپاتیتی با سایر افراد عادی فرقی نداشته و بعد از گذشت دوره بهبود رشد موها به خوبی قابل رویت می باشد.
مزایای کاشت مو برای بیماران هپاتیتی :
کاهش ریزش مو ژنتیکی
این روش کم تهاجمی می باشد.
زمان بهبود فرد بسیار کوتاه می باشد و نهایت بعد از یک هفته فرد نتیجه را مشاهده می نماید.
جای زخم در محل قرار دادن مو بسیار کوچک بوده و مشاهده نمی گردد.
بدن به موی کاشته شده واکنش نشان نمی دهد زیرا پیوند مو از خود بدن فرد می باشد.
موهای کاشته شده بعد از 4 الی 6 ماه شروع به ریزش و دوباره شروع به رشد می نماید.
درمان های دارویی بیشتر مقطعی بوده و بعد از قطع دارو به ریزش دوباره موها منجر می گردد ولی با کاشت مو به دلیل رشد و افزایش حجم مو فرد حس خوشایندی داشته و بهتر می تواند در زندگی اجتماعی با افراد ارتباط برقرار نماید و از ظاهر خود بیشتر رضایت خود را اعلام نماید.
سن مناسب برای کاشت مو در آقایان بالای سن 25 سالگی می باشد زیرا در زیر این سن هنوز مشخص نیست که چه مقدار از موها دچار طاسی و ریزش می گردد و شاید مو دوباره به رشد نماید و حجم مو به حالت قبل برگردد.
نکاتی در خصوص کاشت مو برای بیماران هپاتیتی :
بیمار هپاتیتی بهتر است از شیوه های دیگر برای ترمیم مو استفاده نماید ولی در صورت خواستار کاشت مو بهتر است حجم زیادی از موها را از دست داده باشد.
برداشت مو از قسمت های بدن که دارای موی نازکی می باشند مانند قفسه سینه و یا بازو و ... برای افرادی که دارای موی ضخیم در سر می باشند مناسب نمی باشد و بهتر است از موی ریش و قسمت های محکم تری استفاده نماید زیرا موهای نازک به منطقه ایمن دهنده تعلق ندارند و فرد کاشت موی موفقی نخواهد داشت.
برای پیوند ابرو می توان از موی بدن استفاده نمود زیرا گزینه مناسبی برای این نوع پیوند به دلیل ضخامت، رنگ، جنس و عوامل دیگر می باشد.
در مواردی که فرد موی پشت سر آن برای کاشت مناسب نباشد از موی بدن برای سر استفاده می گردد.
قبل عمل از داروهای رقیق کننده خون استفاده نکنید. آسپرین، ایبوپروفن، مکمل های ویتامین E، سیر و ... باعث رقیق شدن خون بدن شما می شوند.
از استعمال دخانیات قبل از عمل به مدت 2 الی 3 هفته خودداری نمایید زیرا دخانیات سبب بسته شدن رگ های عروقی خونی می گردند و روند بهبودی کاهش می یابد.
از مصرف الکل و نوشیدنی های حاوی کافئین قبل از عمل خودداری نماید زیرا در روند بهبود شما تاثیر می گذارد و دیرتر به نتیجه دلخواه می رسید.
بعد از انجام جراحی از فعالیت های سنگین و ورزش خودداری نمایید.
داروها را به موقع مصرف و نباید فراموش گردد.
اختلال دارویی را باید توجه نماید تا به کبد شما فشار جدی وارد نگردد. همچنین در بیماران کبدی بسیاری از داروهای بعد از کاشت به علت متابولیک کبدی قابل استفاده برای فرد نمی باشد.
در هنگام شستشوی سر از چنگ زدن و ماساژ زیاد موها جلوگیری نمایید.
بعد از پیوند مو از بدن به س�� از خاراندن سر و کندن اسکار زخم پرهیز نمایید.
سعی نمایید بهداشت فردی را به خوبی رعایت نمایید.
بیماران هپاتیتی باید بیماری خود را به پزشک معالج خود گزارش دهد تا اقدامات لازم برای فرد و پزشک صورت گیرد.
سعی نمایید از کلینیک های خاصی که برای افراد دارای بیماری ویروسی می باشد اقدام به کاشت نمایید تا با رعایت بهداشت هیچ مشکلی به وجود نیاید.
داروهای کبدی خود را پشت گوش نیاندازید.
برای " کاهش عفونت بعد از کاشت مو " در ناحیه سر هر 3 روز یکبار به حمام بروید با شامپوی بچه موها را به آرامی بشویید از ریختن آب به صورت مستقیم بر سر جدا خودداری نمایید.
کادر پزشکی باید با دقت بیشتری به کاشت مو برای بیماران هپاتیتی بپردازند زیرا بیشترین آسیب را خودشان متحمل می گردند.
شما می توانید با مراجعه به کلینیک تخصصی پوست و مو رز با متخصصین مجرب این کلینیک پوست مو در مورد کاشت مو مشورت نمایید. جهت مشاوره با شماره ۰۲۱۴۴۰۶۷۰۰۵ تماس بگیرید. همچنین شما عزیزان می توانید از طریق سیستم چت آنلاین وب سایت، از مشاوره آنلاین هم بهره مند بشوید.
0 notes
Photo

بیماری سیفلیس، دروازه ابتلا به ایدزhttps://khoonevadeh.ir/?p=59287
هفته نامه سلامت: سیفلیس یا سفلیس Syphilis نوعی بیماری آمیزشی است که از باکتری «ترپونما پالیدوم» ناشی میشود. راه اصلی انتقال سیفلیس تماس جنسی است. همچنین میتواند در دوران بارداری یا هنگام زایمان از مادر به جنین منتقل شود و منجر به سیفلیس مادرزادی شود. در زبان فارسی این بیماری «کوفت» نامیده میشود.
نگرانی روزافزون در این مورد است که سیفلیس احتمال انتقال (ایدز) را 4 برابر افزایش میدهد. سیفلیس معمولا با زخمهای بدون درد روی اندام تناسلی یا در دهان یا مقعد شروع میشود. به این فاز عفونت اولیه گفته میشود. پس از این مرحله باکتریها میتوانند تا سالها در بدن به صورت نهفته و غیرفعال باقی بمانند و سالها بعد دوباره فعال شده و موجب بیماریزایی شوند.
بیماری معمولا از طریق آزمایش خون تشخیص داده میشود. البته باکتریها را نیز میتوان با میکروسکوپ مشاهده کرد. سیفلیس را میتوان به طور موثری با آنتیبیوتیکها بهخصوص با تزریق عضلانی پنیسیلین جی (که برای سیفلیس عصبی به صورت داخل وریدی تجویز میشود) یا باسفتریاکسون درمان کرد. برای کسانی که حساسیت شدید به پنیسیلین دارند، میتوان از داکسی سایکلین دهانی یا آزیترومایسین استفاده کرد.
پرهیز از تماس فیزیکی با شخص مبتلا و همچنین استفاده درست از کاندوم در کاهش خطر انتقال سیفلیس موثر است. همچنین پرهیز از استفاده موادی از قبیل نوشیدنیهای الکلی و سایر موادی که موجب افزایش رفتارهای جنسی پرخطر میشوند، برای پیشگیری از بیماری توصیه میشود.
اگرچه در دهه ۱۹۴۰ میلادی به دنبال استفاده گسترده از پنیسیلین میزان ابتلا به سیفلیس کاهش چشمگیری داشت، پس از آغاز هزاره سوم در بسیاری از کشورها میزان ابتلا افزایش یافته است. در مبتلایان به سیفلیس، به دلیل وجود زخمهایی روی آلت تناسلی یا لب و زبان احتمال آلودگی با ویروس HIV طی تماس جنسی افزایش مییابد.
علائم و نشانههای بیماری در مرد و زن یکسان و به سختی قابلتشخیص است و ۳ ماه پس از مقاربت جنسی با افراد آلوده ظاهر میشود. سیفلیس مراحل متعددی دارد. مراحل اولیه و ثانویه بسیار عفونی و واگیر است.
سیفلیس میتواند در یکی از این 4 مرحله ظاهر شود؛ اولیه، ثانویه، نهفته و سوم. همچنین میتواند به صورت مادرزادی باشد. به دلیل علائم متنوع این بیماری آن را «مقلد بزرگ» نامیدهاند.
علائم سیفلیس اولیه
یک یا چند زخم بدون درد در محل ورود باکتری به بدن ظاهر میشود. به طور متوسط این زخمها پس از ۲۱ روز ظاهر میشود.
سیفلیس مرحله ۱ (زخم گرد بدون درد روی آلت)
ممکن است اصلا به زخمها توجه نکنید. این زخمها در هر جای بدن ممکن است ظاهر شوند اما عمدتا در فرج (لبهای مهبلی کلیتوریس و اطراف منفذ پیشابراه)، سرویکس (گردن رحم) در زنان و روی آلت تناسلی مردان و اطراف مخرج و دهان در هر دو جنس دیده میشوند.
این زخمها بسیار واگیر و مسری هستند، حتی بدون درمان نیز طی ۶ – ۲ هفته خود به خود بهبود مییابند اما بیماری در صورت درمان نشدن بهبود نمییابد و وارد فاز دوم میشود. بنابراین بسیار مهم است که درمان هر چه سریعتر انجام شود.
سیفلیس اولیه نوع 1 از طریق ارتباط مستقیم جنسی با زخمهای عفونی شخص دیگر عارض میشود. تقریبا ۳ تا ۹۰ روز بعد از اولین ارتباط (به طور متوسط ۲۱ روز) یک زخم پوستی که آن را «شانکر» مینامند در قسمت تماس ظاهر میشود. این زخم معمولا ( ۴۰ درصد موارد) از نوع زخم سفت، بدون درد و خارشی روی پوست و دارای ظاهری تمیز و حاشیههایی برجسته در اندازهای بین 3/0 تا 3 سانتیمتر است. البته این زخم ممکن است هر شکلی به خود بگیرد.
در حالت معمول، این زخم از یک لکه به یک سفتدانه و در نهایت به یک زخم تبدیل میشود. گاهی اوقات ممکن است چند زخم در محل ظاهر شوند. زمانی که این بیماری با ایدز همراه باشد ظهور چند زخم در محل رایج است. ممکن است زخمها دردناک یا حساس باشند (در ۳۰درصد موارد) یا در محلی خارج از اندام تناسلی ظاهر شوند (بین ۲ تا ۷درصد موارد)
رایجترین محل زخم در زنان گردن رحم، در مردان دگر جنسگرا آلت تناسلی (۹۹درصد موارد) و در مردانی که با مردان دیگر آمیزش میکنند معمولا مقعد و راستروده (۳۴درصد موارد) است. معمولا غدد لنفاوی (در ۸۰درصد موارد) در اطراف محل عفونت بزرگ میشوند. این اتفاق 7 تا ۱۰ روز بعد از شکلگیری شانکر رخ میدهد. اگر این زخم درمان نشود ممکن است 3 تا 6 هفته در محل باقی بماند.
علائم سیفلیس در فاز دوم بیماری
یک لکه پوستی با زخم قهوهای به اندازه یک سکه کوچک نشانه مرحله مزمن سیفلیس است. این لکه پوستی 6-3 هفته بعد از ظهور شانکر در هر قسمتی از بدن ظاهر میشود. اگر چه این لکه ممکن است کل بدن را درگیر کند، اغلب در کف دست و پا ظاهر میشود. به علت وجود باکتری فعال در زخمها هرگونه تماس جنسی یا غیرجنسی منجر به انتشار عفونت میشود. لکه پوستی در طی چند هفته یا ماه بهبود مییابد.
سیفلیس ثانویه تقریبا 4 تا 10 هفته بعد از عفونت اولیه ظاهر میشود. این در حالی است که بیماری ثانویه به شیوههای مختلفی ظاهر میشود و علائم آن غالبا پوست، غشای مخاطی و غدد لنفاوی را درگیر میکند. ممکن است دانههایی متقارن، مایل به قرمز- صورتی، بدون خارش روی بدن و انتهای اندامها، از قبیل کف دست و پا ظاهر شوند. زخم ممکن است ماکولوپاپولار یا دانه چرکی باش��. اگر عفونت درمان نشود، مرحله ثانویه معمولا 3-2 هفته پس از ظهور زخمها اتفاق میافتد. علائم بیماری در این فاز به اشکال زیر بروز میکند:
• بیماری شبیه آنفلوانزا، احساس خستگی و کوفتگی و از دست دادن اشتها همراه تورم غدد (تورم غدد ممکن است هفتهها یا ماهها طول بکشد)
• لکههای سفید در سطح زبان یا کام
• از دست دادن مو به صورت لکهلکه (ریزش موی سکهای منتشر)
هنگامی که این علائم ظاهر میشود سیفلیس بسیار واگیر و مسری است و به شریک جنسی منتقل میشود. حین این دو مرحله اولیه سیفلیس، عفونت را درمان میکنند. در غیر این صورت بیماری وارد فاز بعدی میشود که معمولا ممکن است تا سالها بدون علامت باقی بماند.
فاز نهفته و بدون علامت بیماری
در صورت درمان نشدن، فرد وارد مرحله نهفته بیماری میشود. در این مرحله مسری نیست و علائمی نیز ندارد.
در این مرحله هیچ علامت یا نشانهای از عفونت ندارید. این مرحله به وسیله آزمایشهای خونی تشخیص داده میشود. اگر درمان نشوید، ممکن است تا مرحله پایانی سیفلیس علائمی نشان ندهید و در مرحله آخر علائم تظاهر کند. این مرحله ممکن است ۱۰ تا ۱۵ سال طول بکشد.
سیفلیس نهفته بهعنوان بیماریای مربوط به سرم شناسی تعریف میشود که عفونت بدون هیچ علائمی در آن مشاهده میشود. این بیماری همچنین در آمریکا یا به صورت زودرس (کمتر از ۱ سال بعد از سیفلیس ثانویه) یا دیررس (بیش از ۱ سال بعد از سیفلیس ثانویه) تعریف میشود. انگلستان از یک دوره زمانی 2 ساله برای زودرس بودن و دیررس بودن سیفلیس نهفته استفاده میکند. در سیفلیس زودرس ممکن است شاهد بازگشت علائم باشیم. سیفلیس نهفته دیررس بدون علائم است و به اندازه سیفلیس نهفته زودرس واگیردار نیست.
علائم سیفلیس در فاز سوم و مزمن بیماری
حدود یکسوم از افرادی که در مرحله ثانویه بیماری قرار دارند وارد مرحله پرعارضه ثالثیه میشوند. در این مرحله باکتری به ارگانهایی مانند قلب، چشمها، سیستم عصبی، استخوانها، مفاصل و سایر نقاط بدن صدمه میرسانند. ممکن است این مرحله چند سال و حتی برای دههها طول بکشد. این مرحله از بیماری ممکن است منجر به بیماریهای مغزی، نابینایی و دیگر مشکلات عصبی، مشکلات قلبی و مرگ شود.
تشخیص و درمان
نمونهها باید در آزمایشگاه زیر میکروسکوپ از نظر وجود باکتری بررسی شوند. نتایج آزمایش معمولا یک هفته بعد آماده میشود. در صورتی که آزمایش مثبت باشد و به سیفلیس مبتلا باشید، پزشک بیماری را برای شما تشریح میکند و به سوالات شما در زمینه بیماری پاسخ خواهد داد. همچنین از شما درباره شریک یا شرکای جنسی سوال خواهد کرد، تا در صورت نیاز آنها نیز تحت درمان قرار بگیرند.
اگر در مراحل اولیه عفونت سیفلیس باشید، باید از هرگونه مقاربت اعم از دهانی، مهبلی یا مقعدی بپرهیزید. همچنین باید از مقاربت با شریک جنسیتان و هر نوع زخم و جوشهای پوستی تا کامل شدن درمان خودداری کنید.
درمان سیفلیس معمولا با تزریق پنیسیلین 2 هفته طول میکشد.علاوه بر آن مصرف قرص یا کپسول آنتیبیوتیک در برخی بیماران ضروری است. اگر نسبت به هر نوع آنتیبیوتیکی حساسیت دارید یا درصورتی که احتمال میدهید باردار هستید، باید حتما پزشک را آگاه کنید. به پایان رساندن دوره درمان بسیار مهم است. در صورت قطع درمان باید درمان را از اول شروع کنید. پس از پایان درمان برای آزمایشهای خونی در فواصل معین باید به پزشک مراجعه شود.
پیشگیری از سیفلیس
تا سال ۲۰۱۰ میلادی هیچ نوع واکسن موثری برای پیشگیری از این بیماری وجود نداشته است. پرهیز از تماس فیزیکی با شخص مبتلا و همچنین استفاده درست از کاندوم در کاهش خطر انتقال سیفلیس موثر است. البته استفاده از کاندوم به طور کامل خطر ابتلا را از بین نمیبرد بنابراین مراکز کنترل و پیشگیری بیماری روابط تک همسری بلندمدت و دوطرفه با فرد سالم و پرهیز از استفاده موادی از قبیل نوشیدنیهای الکلی و سایر موادی که موجب افزایش رفتارهای جنسی پرخطر میشوند را توصیه میکنند.
میتوان از طریق غربالگری مادران در طول دوران بارداری و درمان کسانی که مبتلا هستند از ابتلای نوزادان به سیفلیس مادرزادی پیشگیری کرد. کارگروه طب پیشگیری آمریکا USPSTF بر غربالگری جهانی همه خانمهای باردار به شدت تاکید دارد. این در حالی است که سازمان بهداشت جهانی توصیه میکند همه زنان در اولین بررسیهای پیش از زایمان و نیز مجددا 3 ماه بعد مورد آزمایش قرار گیرند.
اگر جواب آزمایش مثبت بود، آنها باید به همسران خود توصیه کنند تحت درمان قرار گیرند. البته سیفلیس مادرزادی همچنان در کشورهای در حال توسعه شیوع دارد چرا که در این کشورها بسیاری از زنان اصلا از مراقبت قبل از تولد بهرهمند نیستند و کسانی هم که از مراقبتهای قبل از تولد برخوردار هستند مورد غربالگری قرار نمیگیرند و این مساله هنوز به ندرت در کشورهای توسعهیافته وجود دارد چراکه در این کشورها کسانی که مستعد ابتلا به سیفلیس (از راه استعمال دارو و...) هستند دستکم در دوران بارداری تحت مراقبت قرار میگیرند. به نظر میرسد در کشورهایی با درآمد کم یا متوسط، اقداماتی در جهت افزایش دسترسی مردم به آزمایشهای در کاهش نرخ ابتلا به سیفلیس مادرزادی موثر بوده است.
علت و علاج سیفلیس چیست؟
سیفلیس یک بیماری مقاربتی است بنابراین از راه استخر، استفاده از توالتفرنگی و... منتقل نمیشود. علت ایجادکننده این بیماری میکروبی از خانواده اسپیروکتها به نام «تریپونما پالیدوم» است. علائم بیماری معمولا با زخمهای بدون درد در ناحیه تناسلی، دهان یا مقعد شروع میشود. سیفلیس بیماریای است که در 3 مرحله ممکن است قسمتهای عمده بدن را درگیر کند. معمولا شکل اولیه بیماری در دستگاه تناسلی است اما نوع دوم و سوم آن خارج از دستگاه تناسلی عمل میکند.
سیفلیس بیماری طولکشنده و مزمنی است که میتواند باعث تخریب شدید بعضی از قسمتهای محوری بدن از جمله دستگاه اعصاب مرکزی یا قلب و عروق شود. به همین دلیل تشخیص و درمان به موقع بیماری از اهمیت ویژهای برخوردار است. خوشبختانه درمان سیفلیس ساده است و به بستری شدن بیمار در بیمارستان نیازی ندارد اما بیمار باید تحت نظر پزشک متخصص بیمارهای عفونی باشد و اقدامات لازم درمانی را انجام دهد.
دکتر عباس انتظاری، متخصص پزشکی اجتماعی و طب پیشگیری عضو هیات علمی دانشگاه علوم پزشکی شهید بهشتی
مقایسه ایدز و سیفلیس
ایدز
علت: ویروس، جدیترین بیماری آمیزشی
نشانهها: معمولا بعد از 8 تا 10 سال آشکار میشود. در زنان ممکن است هیچ علامتی نداشته باشد اما برخی افراد به یک بیماری کوتاهمدت شبیه آنفلوانزا مبتلا شوند که گاهی همراه با بثورات پوستی و بزرگ شدن عقدههای لنفاوی است.
از علائم دیگر آن میتوان تب مداوم، تعریق شبانه، خستگی شدید، کاهش وزن، اسهال و عفونت در دهان یا گلو را نام برد.
سیفلیس
علت: باکتری تروپونما،نوعی عفونت آمیزشی
از طریق رابطه جنسی(دهانی، مقعدی و واژنی) بدون حفاظت ایجاد میشود. نشانهها: این عفونت علاوه بر اندام تناسلی، صورت و دستها و پاها را درگیر میکند. در مراحل حاد بیماری اعضای داخلی نیز گرفتار میشوند و همچنین باعث بثورات پوستی، تب و بزرگ شدن عقدههای لنفاوی میشود.
درمان: مصرف دورهای از آنتیبیوتیک تزریقی
دوره خاموشی: 12-1 هفته
علت اینکه آزمایش سیفلیس انجام میشود این است که اگر این بیماری قبل از ازدواج تشخیص داده شود، فرد مبتلا میتواند خود را معالجه و از انتقال بیماری به همسر خود جلوگیری کند.
به علاوه، تشخیص و درمان سیفلیس در خانمها میتواند از انتقال این بیماری به جنین و عوارض آن هنگام بارداری جلوگیری کند. به اینترتیب، انتقال این بیماری کنترل میشود.
وقتی این برنامه در سالهای 1930 و 1940 میلادی در ایالات متحده آغاز شد، سیفلیس و سایر بیماریهای منتقلشونده از راه جنسی بهخصوص در شهرهای بزرگ بسیار شایع بودند.
در آن زمان، نگرانی بسیاری در زمینه پیشرفت این بیماری بین مردم وجود داشت.
کشف آزمایش خونی که میتوانست مواجهه قدیم یا جدید با این بیماری را نشان دهد، منجر به برنامههای غربالگری گستردهای شد و برای کسانی که قصد ازدواج داشتند نیز مورد استفاده قرار گرفت. در صورت وجود شواهدی از عفونت، فرد مبتلا قبل از ازدواج درمان میشود.
دکتر افشین علیزاده،عضو هیاتعلمی دانشگاه علوم پزشکی شهید بهشتی
توصیههای کاربردی
در صورتی که خود یا همسرتان دچار ضایعات مشکوک و جوشهای چرکی روی آلت یا جوش زیر پوستی در ناحیه تناسلی هستید:
حتما با پزشک مشورت کنید.
به هیچ عنوان جوشها یا ضایعات را فشار ندهید یا نترکانید زیرا این اقدام باعث تشدید آسیب به بافتهای مجاور و گسترش عفونت میشود.
از لباسهای زیر گشاد و نخی استفاده کنید.
شستشوی مداوم و خشک کردن مناسب ناحیه آلت تناسلی و کشاله ران بسیار کمککننده است.
به هیچ عنوان خودسرانه اقدام به درمان یا کندن جوشها نکنید.
هرگز از تیغ برای از بین بردن موهای زائد این ناحیه استفاده نکنید.
از تماس جنسی بدون محافظ اجتناب کنید.
حتما برای تشخیص نوع ضایعه و بررسی خطر احتمالی به پزشک مراجعه کنید.
ممکن است نیاز به نمونهبرداری و ارزیابی آزمایشگاهی باشد.
در جستجوی واکسن سیفلیس
تشخیص بالینی سیفلیس دشوار است و تایید ابتلا به این بیماری تنها از طریق آزمایش خون یا بررسی میکروسکوپی ا��کانپذیر است. تاکنون بیشتر مراکز تحقیقاتی و درمانی تمام تلاش خود را روی درمان افراد بیمار و شریک جنسی آنها گذاشتهاند اما ساخت واکسن این بیماری نهایت خواست درمانگران است. مطالعات جدید امیدها را برای یافتن واکسن بیماری زنده کرده است.
سازمان بهداشت جهانی برآورد کرده در سال 2012 میلادی حدود 7/10 میلیون نفر در سراسر جهان بین سنین 15 تا 49 ساله به این بیماری مبتلا بودهاند و هر سال 6/5 میلیون نفر به جمع مبتلایان میپیوندند. بیماری در کشور آمریکا روند روبهرشدی دارد.
مشکلی که بر سر راه درمانگران برای درمان بیماری قرار میگیرد و آنها را محدود میکند، تمایل نداشتن فرد بیمار به درمان یا عدم جسارت برای پرده برداشتن از روابط جنسیاش است. همچنین مشکل بودن روش تشخیص یکی دیگر از محدودیتها در این زمینه است.
باکتری ترپونما پالیدوم برای اولین بار در سال 1905 میلادی شناسایی شد اما تاکنون هیچ کس نتوانسته پروتئین لایه خارجی را شناسایی کند. محققان طی سالهای متمادی از هر ترفندی استفاده کردند تا به ساختار این پروتئین پی ببرند ولی موفق نشدند، تا زمانی که علم ژنتیک به جایی رسید که این امید را به وجود آورد که شاید کدهای ژنتیکی دیواره خارجی این باکتری شبیه سایر باکتریها باشد. این باکتری بخشی از باکتری اسپیروکت فیلوم است که حالت مارپیچ و فنرمانند دارد. تنها نکتهای که کار را کمی آسان میکند، تعداد کدهای ژنتیکی باکتری است که تنها 1000 ژن است و همین موضوع بررسی ژنتیکی این باکتری را تا حدی آسان میکند.
محققان نمونههای مورد مطالعه را از نقاط مختلف دنیا مانند کلمبیا و جمهوری چک گردآوری کردند و متوجه شدند همه باکتریها شباهت ژنتیکی دارند که البته منطقی هم به نظر میرسید زیرا تعداد ژنهای باکتری محدود است. ژنها فقط در شرایطی که مساله مرگ و زندگی مطرح باشد به شکل دیگر تغییر میکنند، اما چه عاملی مرگ و زندگی باکتری را کنترل میکند؟
سپس محققان پروتئین و درنهایت آنتیبادی آن را ساختند. آنتیبادی ساختهشده به دیواره خارجی باکتری چسبید. این حالت به معنای آن بود که آنها پروتئین را پیدا کردهاند. البته باکتریای که مدام برای فرار از سیستم ایمنی بدن تغییرشکل میدهد مورد خوبی برای واکسن نیست. شرایطی که برای ساخت واکسن لازم است کاملا برعکس است؛ یعنی ما نیاز به پروتئینی داریم که در همه باکتریهای سیفلیس یکسان باشد.
بنابراین آخرین قدم گروه تحقیق این بود که به عقب برگردند و با استفاده از ژنهایی که نشان کرده بودند، ژنهایی را پیدا کنند که در پروتئینهایی را کدگذاری میکردند که تغییرشکل نمیدادند. یکی از محققان میگوید: «ما دنبال پروتئینی بودیم که حداقل کمترین تغییرشکل را داشته باشد.» آنها سرانجام موفق شدند و اکنون سرگرم آزمایش این واکسن روی خرگوش هستند. اگر آنها پروتئین را درست شناسایی کرده باشند، راه زیادی برای ساختن واکسن باقی نمانده است.
منبع:Science Daily
ترجمه: سیما اخلاقی
منبع : برترینها
0 notes
Photo

. 💢درمان HIV در راه است. روش جدیدی بنام MDC1 برای درمان بیماری ایدز در دست بررسی است تا در آینده ای نه چندان دور منجر به ساخت واکسنی شود که افراد مبتلا به این بیماری بجای دریافت روزانه ی داروهای ضد ویروس، با دریافت این واکسن یکبار برای همیشه با بیماری ایدز خداحافظی کنند.مکانیسم کلی که برای این روش طراحی کرده اند خارج کردن ویروس از سلول های T Helper و سپس از بین بردن آن است.این روش در مقابله با ویروس CMV هم به خوبی پاسخ داده است. . . . 🌐HIV cure is on the way. A new approach called MDC1 for the treatment of AIDS is under consideration to make a vaccine in the not - far future that people with the disease say good - bye to AIDS, rather than daily receiving anti - viral drugs. The general mechanism designed for this method is to kick out the virus from the T cells and then kill it. this method has responded well with the CMV virus. . . . 📚مبنع: www.medicalnewstoday.com . . 📝تهیه کننده: دکتر شایان وطن دوست . . 📍لینک برای مطالعه بیشتر: https://www.google.com/amp/s/www.medicalnewstoday.com/articles/amp/324923 . . (at Asia/Tehran) https://www.instagram.com/p/BwL9aaNp_2s/?utm_source=ig_tumblr_share&igshid=l9k7clezp376
0 notes
Text
چرا ممکن است به واکسن کرونا دست پیدا نکنیم؟
چرا ممکن است به واکسن کرونا دست پیدا نکنیم؟
چرا ممکن است به واکسن کرونا دست پیدا نکنیم؟
واکسینها در اصل ساده اما در عمل پیچیده هستند. واکسن ایدهآل در برابر عفونت از بدن محافظت و از شیوع آن جلوگیری میکند. اما چنانچه تاریخچه واکسن نشان میدهد، هیچ یک از این موارد به راحتی حاصل نمیشود.
بیش از ۳۰ سال است که دانشمندان کار روی HIV، ویروسی که باعث ایدز میشود، را شروع کردهاند اما هنوز هیچ واکسنی نداریم.
دانشمندان قبلاً روی واکسنهای کرونا…
View On WordPress
0 notes
Link
دیگر همه متوجه شدهاند که کرونا یک ویروس سرماخوردگی ساده آنطور که چینیها وانمود میکردند نبوده است! کرونا آمده است که به این زودیها نرود. آمده است که کلی از پیشفرضهای زندگی ما را علیالظاهر تغییر دهد. ادامهٔ این متن به این پرداختهام که رویکرد فردی ما نسبت به شرایط حاضر برای تابآوری و بقا در رشتهٔ دندانپزشکی چیست و چه مواردی را باید برای آیندهٔ طبابت خود لحاظ کنیم.
یکم: در دام تلههای ویروسی نیفتیم!
اطلاعات ضدونقیض در مورد همهچیز این قضیه ازجمله نحوهٔ انتقال، علائم، سیر بیماری و درمان کرونا ویروس فراوان است! ما در مورد بقای ویروس روی سطوح، امکان انتقال آن از طریق هوا و سیر بیماری چیزهایی میدانیم اما واقعیت این است که ندانستههای موثق ما بسیار بیشتر از دانستههای نامطمئن ماست. تمامی منابعی که برای شما گایدلاین ارائه میکنند در لحظهای که من این متن را مینویسم با عرض پوزش دارند مزخرف میگویند! دلیل آنهم بسیار ساده است. وقتیکه ما حتی در مورد نحوهٔ انتقال بیماری کلی اطلاعات ضدونقیض (تا این لحظه) داریم، هیچ گایدلاینی هم نمیتوانیم ارائه کنیم. گایدلاین تعریف مشخصی دارد ارائهٔ آن بر اساس دانش مبتنی بر شواهد است. وقتی چنین دانشی هنوز تولید نشده است پس صحبت از گایدلاین در شرایط فعلی عبث است. پس هر چه که تا این لحظه میشنوید و میخوانید (ازجمله خود این متن) هر اسمی اعم از توصیهنامه، نظر شخصی، استدلال منطقی و برداشت از شواهد فعلی موجود و … میتوانند داشته باشند ولی گایدلاین علمی نیستند و نمیتوانند باشند! شروع درمان دندانپزشکی براساس گایدلاین پیشگیری از کرونا ویروس به یک شوخی شبیه است و یک تلهٔ ذهنی در این شرایط بحرانی است.
گایدلاین سرماخوردگی یا آنفولانزا در دندانپزشکی چیست؟ بیماران ناقل آنفولانزا یا سرماخوردگی را چه طور ما شناسایی میکردیم؟ اگر به تکستهایمان مراجعه کنیم متوجه خواهیم شد که چنین گایدلاینهایی وجود خارجی ندارند! پس چاره چیست؟ تکلیف چیست و آیا باید در دندانپزشکی کشور تا اطلاع ثانوی تخته شود؟
دوم: دانستههای فعلی ما در مورد ویروس کرونا چه چیزی را نشان میدهد؟
تا این لحظه دانستههای ما در این حد است که این ویروس هم از راه تماس با سطوح و سپس تماس دست آلوده با مخاط (دهان، چشم و بینی) و همچنین از راه تنفس (Airborne spread) پتانسیل انتقال دارد. مشکل اساسی اینجاست که گیرندههای ACE2+ که احتمالاً گیرندهٔ کرونا ویروس دارند، در سلولهای اپیتلیوم مجاری غدد بزاقی هم حضور دارند! فاجعه اینجا آغاز میشود. چرا که دهان باز بیمار، کار کردن روی دهان باز بیمار، هوای پوآر و حرکت وسال چرخشی خصوصاً توربین احتمالاً میتواند ویروس را تا شعاعی نامعلوم و تا مدتزمانی نامعلوم در هوا پخش کند و احتمال دارد که فرد دیگری با تنفس این هوا، مبتلا به ویروس شود. پس چیزی که ما میدانیم این است: حضور در اتاق درمان دندانپزشکی ممکن است فرد را در معرض ابتلا به بیماری کرونا قرار دهد.
اما چیزی که ما نمیدانیم این است که آیا ویروس کرونا از مسیر مطبهای دندانپزشکی منتقل میشود یا خیر؟ این که پتانسیل یک مورد را با خود آن اشتباه بگیریم یک خطای ذهنی است! برای مثال در زمانهای گذشته در مورد بیماری ایدز چنین خطای ذهنی مطرح شد. طوری که وحشت عمومی بیماران از ابتلا به ویروس HIV مشکلات زیادی را برای دندانپزشکان پیش آورد؛ اما تقریباً تا به امروز ما با موارد تائید شدهای که با مراجعه به دندانپزشک HIV مبتلا شدهاند مواجه نشدهایم. برآورد پتانسیل خطر بسیار بیشتر از خود خطر بود که البته مزایایی هم داشت. مزیت اصلی ارتقای استانداردهای کنترل عفونت درمان دندانپزشکی به سطحی بود که هر بیمار مراجعهکننده را بهطور پیشفرض بیمار ناقل HIV فرض کنیم؛ اما در نظر بگیرید که بیمار ناقل این ویروس به ما مراجعه میکند، بزاق آغشته به خون بیمار میتواند حاوی ویروس باشد، دستکشهای معاینهٔ لاتکس و وینیل، تکتک حائز استاندارد تائید شده نیستند! یعنی اگر یک بسته دستکش را تست کنیم احتمالاً تعداد زیادی از دستکشها بتوانند ویروسی در سایز HIV را از خود عبور بدهند. یک زخم روی دست دندانپزشک هم میتواند مسیر انتقال خوبی باشد! پس روی کاغذ، وقتی ما برای ناقلین HIV کار درمانی انجام میدهیم در خطریم! روشهای کنترل عفونت ما هم اگرچه برای این ویروس ارتقا یافتهاند ولی بدون خلل نیستند! اما تابهحال موردی که دندانپزشک از بیمارش به ویروس HIV دچار شود (البته از راه درمان دندانپزشکی و نه راههای دیگری که ممکن است به ذهنتان خطور کند!) گزارش نشده است!
وجود پتانسیل خطر به معنی وجود خطر واقعی نیست. سالانه حدود 28 هزار نفر در تصادفات رانندگی در ایران کشته میشوند ولی هیچ گایدلاینی بیرون نرفتن از منزل را برای دچار تصادف نکردن پیشنهاد نکرده است! یعنی از هر صد هزار ایرانی 28 نفر در یک سال جان خود را در تصادف رانندگی ازدستدادهاند درحالیکه این رقم برای انگلستان در همان سال 3 نفر از هر صد هزار نفر بوده است.
پذیرش پتانسیل خطر انتقال بیماری کرونا از راه دندانپزشکی دیر یا زود اتفاق خواهد افتاد! پروتکلهای متنوعی تاکنون برای کاهش خطر انتقال و ابتلا معرفیشده و در آینده هم معرفی خواهند شد ولی واقعیت این است که متد طبابت ما تغییر چشمگیری در کوتاهمدت نخواهد کرد.
سوم: چه باید بکنیم؟
ما باید دندانپزشکی را-کاری که برای آن آموزشدیدهایم- انجام بدهیم و مطبها را بازکنیم. توقف شیوع کرونا فقط با واکسن ممکن است. تا ساخت یک واکسن قطعی برای ویروس کرونا، زمان غیرقابلپیشبینی فاصلهداریم. این زمان میتواند بیش از یک سال باشد، یا اینکه حتی یک واکسن قطعی در عمر کاری ما تولید نشود یا واکسنی تولید شود که پیشگیری صددرصدی نداشته باشد (مانند واکسن آنفولانزا). در تمامی این سه حالت ریسک درمانهای دندانپزشکی پابرجا خواهد بود.
استراتژی درست برای هر دندانپزشکی کاهش ریسک است. کاهش ریسک به هر نحو ممکن قابلتحسین است. در هفتههای اخیر شاهد این بودیم که دندانپزشکان روشهای مختلف و بعضاً حتی عجیبی را برای کاهش ریسک انتقال بیماری ابداع کردهاند. قرار دادن سر بیمار در آکواریوم (!) تا نصب سیستمهای تهویهٔ بیمارستانی و اسکرینیگ مراجعین به روشهای مختلف مانند تب سنجی، پالس اکسیمتری و … . هر تلاشی که در جهت کاهش ریسک انتقال صورت میگیرد، قابلتحسین است؛ اما این روشها استاندارد پیشگیری و گایدلاین نیستند و نخواهند بود و قرار هم نیست که پتانسیل انتقال بیماری را صد درصد کاهش دهند.
نیاز به درمانهای دندانپزشکی مردم قابل مرتفع شدن و حتی تأخیر نیست. تعریف اورژانس دندانپزشکی نامعتبر و مبهم است. ما در دندانپزشکی چیزی به اسم تریاژ اورژانس نداریم. درمان الکتیو در دندانپزشکی مفهوم چندانی ندارد (به جز درمانهای زیبایی صرف و ارتودنسیهای زیبایی که میتوان آنها را الکتیو طبقه بندی کرد). ازنظر تکنیکی ما دو اورژانس تهدیدکنندهٔ حیات داریم (آبسهٔ لودویگ و ترومبوز سینوس کاورنوس) که هر دو بیمارستانی هستند و ربط چندانی به مطبهای دندانپزشکی نداشته و الآن هم ندارند! بقیهٔ موارد درمانهای غیرزیبایی طیف بسیار وسیعی را در برمیگیرد که میتواند از پالپیت تا ترومای دندانها، حساسیت دندانی، تیزی یک لبهٔ شکستهٔ ترمیم یا دندانی باشد که اگر ترمیمش اصلاحنشده یا روکش نشود در معرض شکستگی تاج و ریشه است. تریاژ اورژانس برای این طیف وسیع درمانهای غیرزیبایی مفهوم چندانی ندارد! برحسب کیفیت نیاز بیمار هر کدام از این موارد میتواند اورژانسی باشد یا به تأخیر بیفتد.
از طرف دیگر انجام درمان اورژانسی نظیر آنچه در توصیهنامهها صورت گرفته (پالپوتومی، پالپکتومی و پانسمان) بیمعنی و غیرعلمی است! توصیهکنندگان این روش احتمالاً تصور میکردند که ویروس کرونا فقط در مرحلهٔ آبچوره منتقل میشود یا کرنومتر دارد و فقط در یک ربع دوم درمان انتقالش را استارت میزند درحالیکه اگر دراپلتها و آئروسلها را احتمالاً ناقل ویروس بدانیم، قاعدتاً باید در مرحلهٔ تراش تا تعبیهٔ حفرهٔ دسترسی بیشترین انتقال صورت گیرد.
چهارم: ترس مسریتر از کرونا!
کرونا بیماری سادهای آنطور که چینیها اوایل وانمود کردند نبوده است. میزان سرایت بیماری و قدرت بیماریزایی آن، آنقدر جدی است که آن را محتملاْ مهمترین بحران پاندمی صدسال اخیر کرده است؛ اما واقعیت این است اصل احتیاط بیشازحد هم خودش بیضرر و آسیب نیست! سلامت مسئلهٔ مهمی است و شوخیبردار نیست اما ما هرقدر که افراطی محتاطتر شویم، اقدامات بیشتری برای پیشگیری از آسیبهایی صورت میدهیم که با احتمال خیلی اندک حادث میشوند یا اینکه هرگز اتفاق نمیافتند! این احتیاط افراطی هزینهٔ هنگفتی را روی دستمان خواهد گذاشت. زیگمونت باومن معتقد است که در دو قرن اخیر مراقبت بهداشتی تبدیل به نبردی ازلی و ابدی علیه بیماری شده است؛ یعنی بیماری دیگر از حوزهٔ مرئی وارد حوزهٔ نامرئی شده و ما خطر بیماری را دهههاست همیشه حس میکنیم و نسبت به آن ترس و وحشت داریم. بهمحض یک مشکل سلامتی سریع به بدترین موارد مانند سرطان مشکوک میشویم و پولهای زیادی را سالانه صرف چکاپ خود میکنیم
در غرب به دلیل رویکرد ملوریستی لیبرالیسم، طبیعی است که دولتها در پی مداخله برای حفظ جان شهروندانشان باشند. اصل مواجههٔ بیشتر دولتهای پیشرفتهٔ غربی با کرونا بسیار ساده است، آنها میگویند: ما نمیدانیم این ویروس دقیقاً چه مزخرفی است، پس سعی میکنیم مملکت را تعطیل کنیم و برای مدتی مردم را سیر نگهداریم تا بفهمیم چه خبر است! این دولتها میدانند که تا ابد نمیتوانند که فعالیتها را متوقف کنند، از طرف دیگر میدانند که میتوانند برای مدت محدود کشورهایشان را بدون فراگیری فقر، قحطی و گرسنگی اداره کنند. مسئلهٔ سوم هم اینکه آنها از گذشتههای دور سرمایهگذاریهای هنگفتی روی تولید علم کردهاند و سهم بزرگی از تولید ناخالص داخلیشان به تحقیق و توسعه اختصاص داشته است، پس حدس میزنند که ممکن است راهحلی پیشگیری یا درمانی با شناخت بیشتر و خریدن وقت به دست آورند!
دید ملوریسمی یا بهبودگرایی غربی اینطور است که تصور میکند همهچیز را با مداخله میتوان به سمت بهبود شرایط یا حداقل کنترل فاجعه برد. با این دید قرنطینه کردن حتماً بهتر از قرنطینه نکردن است حتی اگر در درازمدت مشخص شود تأثیر چندانی نداشته، همینکه بشر آن را نوعی مداخله و خارج از روال دست روی دست گذاشتن مییابد، بیشتر به سمت آن متمایل است.
اما در جهان سوم ما ممکن است که هزینههای مداخله تا این حد نداشته باشیم یا اینکه هزینههای مداخله برایمان بسیار سنگینتر از روال عادی بیماری تمام شود. در سال 1991 اپیدمی وبا در کشور پرو شروع شد و بیش از هفتصد هزار نفر را مبتلا کرد که چندین هزار نفر از این مبتلایند جانشان را از دست دادند. علت این فاجعه این بود که به تقلید از برخی کشورهای غربی کلر را به آب آشامیدنی اضافه نمیکردند چراکه میگفتند ممکن است کلر برای سلامتی مضر باشد! مثال دیگر فشار حامیان محیطزیست برای ممنوعیت استفاده از د.د.ت بود که به بازگشت شیوع مالاریا و مرگ حدود پنجاه میلیون نفر در اثر مالاریا در کشورهای فقیر در نیمهٔ دوم قرن بیستم منجر شده است!
این مثالها برای این نیست که بگوییم قرنطینه شهرها یا تعطیل کردن کسبوکارها و بهطور جزئی مطبهای دندانپزشکی کار اشتباهی است! برای کنترل بیماری احتمالاً این روشها بهترین مداخلات ممکن بوده است؛ اما صحبت بر سر این است که قرار نیست ما به روشهای جهانسومی، در کشوری جهانسومی متدهای جهان اولی پیاده کنیم و تصور کنیم که همان نتایج را خواهیم گرفت!
تمرکز روی کرونا نباید ما را از دیدن مشکلات ایاتروژنیک مداخلاتمان بازدارد. چند صد نفر در طول این مدت کوتاه از مصرف متانول جانباختهاند، احتمالاً تعداد عارضههای طولانیمدت بسیار بیشتر از مرگومیرهاست. میلیونها دانشآموز به دلیل اینکه دسترسی به اینترنت و تلفن هوشمند و تبلت ندارند از آموزش بازماندهاند و گرفتار شکاف آموزشی شدهاند. فقر در آینده میتواند معضلی کشنده باشد. در کنار اینهمه مسئله دشوار، تعطیلی مطبهای دندانپزشکی هم در کشوری که بار خدمات دندانپزشکی به مردم بر عهدهٔ بخش خصوصی است، مشکل دندانهای مردم را برای حتی یک ساعت یا یک روز نمیتواند معلق کرد و مشکل کماکان پابرجاست!
کسانی که از تعطیلی نامحدود و بدون پشتوانهٔ مطبها تا زمان درمان آخرین بیماری کرونایی صحبت میکنند تصور درستی از نیازهای مردم و البته دندانپزشکان ندارند. همانطور که سرکار رفتن پزشک، پلیس کارمند بانک و دستفروش مترو هر کدام بنا به دلایلی در ایام کرونا اجتنابناپذیر است، طبابت دندانپزشکان هم در این ایام پیش رو چه با کنترل بیماری و چه با همین شرایط نامشخص اجتنابناپذیر خواهد بود.
پنجم: تغییرات دندانپزشکی در آینده
بهمرور ممکن است ما شاهد تغییراتی در پروتکلهای همهٔ درمانهای دندانپزشکی باشیم. مثلاً نباید تعجب کنیم که اگر در آینده تعداد ساکشنهای مورداستفاده، قطر آنها و قدرت مکش آنها کلن تغییر کند. یا اینکه ببینید در جراحی و پروتز هم انواعی از ایزوله شبیه رابردم اندو و ترمیمی استفاده میشود. یا اینکه شکل توربینها و مکانیسم تراش آنها بهگونهای دیگر شده یا از لیزرهای تکاملیافته نسلهای بعد جایگزین توربین برای تراش شوند.
مکانیسمهای پذیرش بیمار و اسکرینیگ هم ممکن است عوض شود. بعید نیست که در صورت ارائهٔ تستهای ارزان سریع، ما از بیماران در آینده، یک ساعت قبل از مراجعه تست کرونا درخواست کنیم یا اینکه در مطبهای خود کیستهای تشخیص سریع داشته باشیم. در صورت ارائهٔ واکسن هم ممکن است ارائهٔ کارت واکسیناسیون شرط پذیرش بیماران آینده در مطبهای دندانپزشکی باشد.
اسکرینیگ تشخیصی ما در بدو ورود بیماران هم ممکن است تغییر کند. غیر از تب سنجی و پالس اکسیمتری و خوداظهاری بیمار، ممکن است که دوربینهای پیشرفتهٔ دمای بدن، روشهای آزمایشگاهی تشخیصی سریع یا اینکه حتی شاید استفاده از سگهای بیماریاب و … هم در آیندهٔ نزدیک در صورت عدم ارائهٔ واکسن مؤثر مطرح شوند!
سیستمهای تهویهٔ مطبها، فواصل درمان بیماران و حتی نحوهٔ وقت دهی و پذیرش بیماران ممکن است که شامل پروتکلهای جدید شوند. مثلاً توصیه شود که بیماران بالای شصتوپنج سال حتماً بهعنوان اولین بیمار روز پذیرش شوند!
ششم: پس قوانین چه میگویند؟ نهادهای صنفی چه کمکی میکنند؟
واکنشهای نهادهای صنفی دندانپزشکی کشور در رابطه به شیوع بیماری کرونا بسیار کاریکاتوری و بیاثر بود. درحالیکه انجمن دندانپزشکی امریکا با مذاکره با مقامات بالادست توانست امکان دریافت دو وام EIDL و PPP را که وامهای زمان اضطرار هستند برای دندانپزشکان بگیرد و از ورشکستگی آنها ممانعت کند، نهادهای صنفی دندانپزشکی نهتنها نتوانستند دندانپزشکان را مانند بسیاری از اصناف شامل تأخیر سهماهه سررسید اقساط بکنند! در عوض با انتشار دستورالعمل، از دندانپزشکان خواستند که ترجیحاً مطبها را تعطیل کنند! به مشکلات اقتصادی ما توسط دولت کوچکترین کمکی صورت نخواهد گرفت! نهادهای صنفی هم نه قدرت، نه توان و نه حتی نیت کمک به دندانپزشکان را دارند! نهادهای صنفی ما آنقدر غیر صنفی و بیعرضه هستند که حتی از تنها کاری که از دستشان برمیاید یعنی ارائهٔ تعداد آمار ابتلای دندانپزشکان کشور یا حتی فوتیها، ناتوان بودند! درحالیکه مثلاً تاکسیرانی، مترو، بانک مرکزی و آمار از میزان ابتلا و فوتیهای اعضای جامعهٔ خود ارائه دادند و احتمالاً اگر پیک موتوریها و زباله گردها هم اتحادیهٔ صنفی داشتند اولین اقدامشان ارائهٔ آماری ازایندست بود! پس توصیهنامهها و دستورالعملهای نهادهای صنفی که نه دانایی لازم برای برآورد شرایط و نه قدرت لازم برای تغییر شرایط را دارد تقریباً به هیچ نمیارزد!
هزینههای سرپا نگهداشتن یک بیزنس دندانپزشکی پایین نخواهد بود. حتی اگر بحران کرونا را پشت سر بگذاریم، بحران ارزی هزینههای ما را افزایش چشمگیری خواهد داد. بهعلاوه تحریمها مانع دسترسی ما به بازارهای محصولات و تجهیزات دندانپزشکی با قیمتهای رقابتی کماکان مانند قبل خواهد بود. در میانمدت هم به دلیل اینکه احتمالاً واردات کالاهای دندانپزشکی به دلیل اختلال جریان ترانزیت زمینی و هوایی به خاطر کرونا مختل شده است، کاهش منابع در بازار نسبت به تقاضا به ناگهان افزایش قیمت شدید ایجاد خواهد کرد. به همهٔ اینها رکود تورمی که باعث فقر بیشتر مردم و محرومیت اقشار بیشتر از توان پرداخت هزینههای دندانپزشکی است را اضافه بکنید. برای همهٔ این مشکلات نهادهای صنفی و ارگانهای دولتی نه اولویت و راهحلی نخواهند داشت. حتی در مورد مالیات و تعرفه هم همهٔ فعالیتها و انرژیهای صرف شده به زیان ما دندانپزشکان احساس خواهد شد! پس عملاً ما در این عرصه بدون همبستگی صنفی و بدون وجود نهادهای مدافعمان بهصورت تکتک مجبور به بقا هستیم!
نوشته کرونا ویروس و سرنوشت دندانپزشکان اولین بار در دکتر علی مرسلی، متخصص درمان ریشه ،اندودنتیست پدیدار شد.
مقالات مرتبط
تبخال و دندانپزشکی: علل، پیشگیری و درمان
آینده اندودن��یکس چه خواهد شد؟
سندرم تنفسی خاورمیانه(مرس) و دندانپزشکی
0 notes
Text
'واکسن جدید' ایدز موفقیتآمیز نبود
‘واکسن جدید’ ایدز موفقیتآمیز نبود
حق نشر عکس
Getty Images
پس از بررسی نتایج آزمایشها بروی واکسنی که بسیاری را برای مصونسازی در برابر ویروس اچآیوی امیدوار کرده بود، مشخص شده که تزریق این محلول مانع از انتقال ویروس زمینهساز بیماری ایدز نمیشود. با وجود این محققان میگویند نباید ناامید شد.
این تحقیق که بروی ۵۰۰۰ نفر در آفریقایجنوبی در حال انجام…
View On WordPress
0 notes
Text
سرطان دهانهی رحم و علائم خاموشی که باید جدی بگیرید
خونریزی بعد از رابطه جنسی
خونریزی بعد از دخول واژینال نیز میتواند از علائم سرطان دهانه رحم باشد. سرطان دهانه رحم در گردنهی رحم روی میدهد که انتهای باریک و پایینی رحم است و به واژن متصل میشود. وقتی یک خانم دچار سرطان دهانه رحم میشود، سلولهای شروع به تکثیر به صورت غیرعادی و سریع کرده و میتوانند تودهای از بافت سرطانی تشکیل دهند. این توده همان چیزی است که در زمان دخول خونریزی میکند.
علائم خاموش سرطان دهانه رحم که باید جدی بگیرید
ترشحات غیرعادی
ترشح غیرعادی واژینال که بیرنگ، آبکی و بد بو یا قهوهای رنگ و مخلوط با خون است، یکی از علائم معمول سرطان دهانه رحم میباشد. این طبیعی است که ترشحات واژن طی ماه از جهت غلظت، حجم و بافت تغییر کنند، اما اگر ترشحات مداومی دارید که رنگی متفاوت دارند یا بوی خاصی میدهند، میتواند نتیجهی بافت مُردهای باشد که توسط سرطان دهانه رحم ایجاد شده است.
درد کمر یا لگن
اگر دچار درد کمر یا لگن هستید، ممکن است علت آن سرطان پیشرفته دهانه رحم باشد. در این مرحله، این احتمال وجود دارد که تومور، آنقدر رشد کرده باشد که به پایین کمر یا دنبالچهتان فشار وارد میکند. این نوع کمر درد چیزی شبیه گرفتگیهای قاعدگی میتواند باشد.
علائم خاموش سرطان دهانه رحم که باید جدی بگیرید
درد حین رابطه جنسی
دیسپارونی یا مقاربت دردناک در بیشتر موارد ناشی از سرطان نیست، اما اگر سایر علائم سرطان دهانه رحم را نیز داشته باشید، مقاربت دردناکتان میتواند نتیجهی رشد تومور در بافتها و اندامهای تناسلی باشد.
تورم یکی از پاها
بیشتر اوقات این سرطانها بدون علامتاند تا زمانی که دردشان منجر به سایر علائم شود، مثلا فشار بر یک عصب. وقتی یک تومور تدریجا رشد میکند، سعی میکند با فشار وارد کردن بر بافتهای نرم اطراف، جای بیشتری برای خود باز کند و با این اتفاق، عصبی را تحت فشار قرار میدهد که درد ایجاد خواهد کرد؛ و اگر این درد نتیجهی سرطان پیشرفتهی دهانه رحم باشد، ممکن است سبب تورم یکی از پاها نیز بشود.
کم اشتهایی و کاهش وزن
علائم سرطان دهانه رحم، مانند خیلی از سرطانهای دیگر میتواند شامل کاهش وزن و کم اشتهایی نیز بشود. تومور باعث تولید پروتئینهای ریزی به نام سیتوکینها میشود.
برخی از این پروتئینها نه تنها اشتها را سرکوب میکنند بلکه شیوهی متابولیسم برای تجزیهی چربی را با سرعتی بالاتر از حد معمول نیز تغییر میدهند و در نتیجه باعث از دست رفتن تراکم بافت عضلات میشوند. با پیشرفت سرطان، روند کاهش وزن سرعت میگیرد.
علائم خاموش سرطان دهانه رحم که باید جدی بگیرید
خستگی مداوم
اگر بیشتر از حد معمول احساس بی رمقی میکنید میتواند علامت سرطان دهانه رحم باشد، خصوصا وقتی که همراه با سایر نشانههاست. به طور کلی وقتی یک بیماری در بدنتان وجود دارد، بدن مجبور است به سختی کار کند تا با این بیماری مبارزه کند؛ و نتیجهی این تلاش زیاد این است که بدن خسته و بیرمق میشود.
ریسک فاکتورهای سرطان دهانه رحم
ویروس پاپیلومای انسانی یا HPV
مهمترین ریسک فاکتور سرطان دهانه رحم، عفونت به HPV است. HPV شایع بوده و خیلی از افراد وقتی فعالیت جنسی دارند، در معرض ابتلا به HPV هستند که البته خیلی از آنها بدون هیچ دردسری این ویروس را دفع میکنند. بیش از ۱۰۰ نوع متفاوت HPV وجود دارد که همهی آنها منجر به سرطان نمیشوند. انواعی از HPV که بیشترین ارتباط را با سرطان دهانه رحم دارند، HPV۱۶ و HPV۱۸ هستند.
ویروس هرپس
زنانی که هرپس تناسلی دارند، بیشتر مستعد ابتلا به سرطان دهانه رحم هستند.
سن
افراد جوانتر از ۲۰ سال به ندرت دچار سرطان دهانه رحم میشوند، اما احتمال سرطان دهانه رحم در اواخر نوجوانی و دهه سی زندگی بالاتر میرود. زنانی که این گروه سنی را رد کردهاند در همین احتمال باقی میمانند و باید به طور مرتب از جهت سرطان دهانه رحم چکاپ شوند که شامل پاپ اسمیر و تست HPV میشود.
پارتنرهای جنسی متعدد
هر چه تعداد پارتنرهای جنسی بیشتر باشد، احتمال ابتلا به HPV نیز بیشتر خواهد بود.
فعالیت جنسی زودهنگام
فعالیت جنسی در سنین پایین، احتمال ابتلا به HPV را افزایش میدهد.
سایر عفونتهایی که از راههای جنسی منتقل میشوند (STI)
عفونتهایی مانند کلامیدیا، گونورهیا (سوزاک)، سیفیلیس و HIV/ایدز، ریسک HPV را افزایش میدهند.
ضعف سیستم ایمنی
اگر سیستم ایمنیتان توسط سایر بیماریها ضعیف شده باشد و HPV داشته باشید، بیشتر در معرض ابتلا به سرطان دهانه رحم خواهید بود.
علائم خاموش سرطان دهانه رحم که باید جدی بگیرید
سیگار کشیدن
سیگار کشیدن با سرطان دهانه رحم اسکواموس سل مرتبط است.
انواع سرطان دهانه رحم
سرطان دهانه رحم به دو نوع اصلی تقسیم میشود: اسکواموس سل کارسینوما (سلولهای سنگفرشی) و آدنوکارسینوما که هر دو نوع با ظاهر شدن سلولها زیر میکروسکوپ قابل تشخیصاند.
اسکواموس سل کارسینوما
این نوع سرطان دهانه رحم در سلولهای نازک و پهنی شروع میشود که بخش خارجی سرویکس را میپوشانند. این نوع سرطان دهانه رحم، عامل حدودا ۸۰ درصد از سرطانهای دهانه رحم است.
آدنوکارسینوما
این نوع سرطان در سلولهای غدهای ایجاد میشود که در بخش درونی سرویکس قرار دارند و بعد از واژن هستند. این نوع سرطان دهانه رحم تقریبا ۲۰ درصد از سرطانهای دهانه رحم را شامل میشود.
گاهی هر دو نوع سلول در سرطان دهانه رحم وجود دارند. سایر انواع سرطان میتوانند در سرویکس یا دهانه رحم شروع شوند، اما بسیار نادرند. مثلا سرطان دهانه رحم متاستازیک در سرویکس شروع شده و به سایر قسمتهای بدن منتشر میشود.
درمان سرطان دهانه رحم
درمان سرطان دهانه رحم بستگی به چند عامل دارد از جمله نوع و استیج سرطان، عوارض جانبی احتمالی و وضعیت عمومی بیمار.
زنانی که دچار سرطان دهانه رحم میشوند نگران این هستند که درمان این بیماری چه تاثیری بر عملکرد جنسی و تواناییشان در بارداری خواهد گذاشت که البته شما باید این موارد و نگرانیها را پیش از شروع درمان با پزشک و تیم درمانیتان درمیان بگذارید. گزینههایی درمانی برای سرطان دهانه رحم شامل عمل جراحی، شیمی درمانی، رادیوتراپی، ایمیونوتراپی (شیوهی جدیدی در درمان سرطان که در آن به سیستم ایمنی کمک میشود تا با سرطان بجنگد) میشود.
پیشگیری از سرطان دهانه رحم
سرطان دهانه رحم اغلب با چکاپهای منظم جهت پیدا کردن هر گونه تغییر پیش سرطانی و درمان آنها و ضمنا دریافت واکسن HPV قابل پیشگیری است.
چند نکته جهت کمک به پیشگیری از سرطان دهانه رحم:
زود شروع نکردن رابطه جنسی (تا بعد از سنین نوجوانی)
عدم تعدد پارتنرهای جنسی
ایمن کردن رابطه جنسی با استفاده از کاندوم و کاندوم دهانی
عدم برقراری رابطه جنسی با کسی که پارتنرهای جنسی متعددی دارد
عدم برقراری رابطه جنسی با فردی که مبتلا به زگیلهای تناسلی است یا علائم دیگری دارد
ترک سیگار
منابع: thehealthy ،cancercenter ،cancer
درب ضد سرقت پنجره دو جداره طراحی سايت سئو طراحی سایت ارزان درب اتوماتیک راهبند
درب اتوماتیک شیشه ای
0 notes
Video
سخنان بانوی چنارمحمودی در حضور استاندار، معاون وزیر و فرمانده تیپ ۴۴قمربنی هاشم شهرکرد زنی که بچه اش در گهواره ایدز دارد اما خودش و شوهرش سالم هستند. به بچه این زوج در خانه بهداشت واکسن زدند. 🌍 @haghaiegh7 https://www.instagram.com/p/B3fIYvZBlhn/?igshid=1jpx5wcu91rc2
0 notes
Text
ایتالیاییها موفق به تولید واکسنی برای مقابله با ویروس اچآیوی شدند
ایتالیاییها موفق به تولید واکسنی برای مقابله با ویروس اچآیوی شدند
دانشمندان ایتالیایی موفق شدهاند واکسنی بسازند که به روند بهبودی کامل بیماران مبتلا به ایدز و ویروس اچآیوی کمک میکند.
به گزارش رسانه هدهد به نقل از یورونیوز، خبرگزاری آنسای ایتالیا میگوید، نتیجه تحقیقات هشت ساله گروهی از دانشمندان این کشور، ساخت این واکسن بوده که می توان گفت به نوعی یک انقلاب در عرصه مبارزه با ویروس اچ آی وی مثبت است.
این واکسن تا ۹۰ درصد باعث نابودی کامل ویروس اچآیوی می…
View On WordPress
0 notes
Text
سرطان واژن و آشنایی با علائم آن
سرطان واژن یک نوع نادر از سرطان است که در واژن شروع می شود. این سرطان حدود یک درصد از سرطانهای دستگاه تناسلی زنان را شامل می شود.
انواع مختلفی از سرطان واژن وجود دارد، از جمله:
سلول سنگفرشی این نوع سرطان در دیواره واژن آغاز می شود و به آرامی رشد می کند. طبق نظر دانشگاه تگزاس، حدود ۷۵ درصد از سرطان های واژن را تشکیل می دهد.
آدنوکارسینوم این نوع سرطان در بافت غدد واژینال آغاز می شود. این نوع در زنان بالای ۵۰ سال شایبع است. این دومین نوع سرطان واژن است.
ملانوما همانند سرطان پوست که شایع ترین نوع ملانوما است، این نوع سرطان واژن نیز در سلول هایی که رنگ پوست را ایجاد می کنند شروع می شود.
سارکوما این نوع سرطان فقط حدود ۴ درصد از سرطان های واژن را تشکیل می دهد. این سرطان در دیواره واژن شروع می شود.
در مراحل اولیه، میزان موفقیت درمان سرطان واژن بالا است.
علائم سرطان واژن
شایعترین علامت سرطان واژن، خونریزی غیرطبیعی واژینال است. این شامل خونریزی پس از یائسگی، خونریزی در طول یا بعد از رابطه جنسی و خونریزی بین قاعدگی است. سایر علائم عبارتند از:
ترشحات واژن آبکی
ادرار دردناک و مکرر
درد لگن، به ویژه در هنگام رابطه جنسی
فیستول، در مرحله بعد سرطان
در برخی موارد سرطان واژن هیچ نشانه ای ندارد. در این موارد، ممکن است در یک آزمون معمول لگن کشف شود.
علل و عوامل خطر سرطان واژن
علل سرطان واژن عبارتند از:
ویروس پاپیلوم انسانی (HPV). این عفونت منتقله از راه جنسی شایع ترین علت سرطان واژن است.
سرطان دهانه رحم HPV اغلب باعث سرطان دهانه رحم نیز می شود.
دی اتیل استیل بسترول. این دارو برای جلوگیری از سقط جنین به زنان باردار داده می شود. با این حال پزشکان این دارو را در دهه ۱۹۷۰ متوقف کردند. سرطان واژن ناشی از DES در حال حاضر بسیار نادر است.
عوامل خطر برای سرطان واژن عبارتند از:
درآوردن رحم یا هیسترکتومی، به دلیل اینکه در آن یک توده خوش خیم یا بدخیم وجود داشته است
سیگار کشیدن، که خطر ابتلا به سرطان واژن را دو برابر می کند
بیش از ۶۰ سال سن
داشتن HIV یا ایدز
ابتلا به HPV از طریق فعالیت جنسی
تشخیص سرطان واژن
اول، دکتر سابقه پزشکی شما را برای کسب اطلاعات بیشتر در مورد علائم و عوامل خطر احتمالی در نظر می گیرد. سپس آنها یک معاینه لگن را انجام می دهند تا علل احتمالی علائم شما را ببینند. آنها همچنین پاپ اسمیر را برای بررسی هر سلول غیرطبیعی در ناحیه واژن انجام می دهند.
اگر پاپ اسمیر هر سلول غیر طبیعی را نشان داد، پزشک شما کولپوسکوپی را انجام می دهد. این یک روش است که دکتر شما با استفاده از یک ابزار بزرگنمایی به نام کولپوسکوپ و با بررسی دیواره های واژن و رحم می تواند ببیند که کجا سلول های غیر طبیعی هستند.
این روش شبیه به معاینه معمولی لگن است و پزشک با استفاده از نمونه برداری از بافت داخل واژن به بررسی سرطان می پردازد.
اگر سلول ها سرطانی باشند، پزشک شما به احتمال زیاد MRI، CT اسکن، و یا اسکن PET را برای دیدن اینکه آیا سرطان به سایر قسمت های بدن گسترش یافته است یا خیر، انجام می دهد.
مراحل
مراحل سرطان واژن به شما می گویند که سرطان تا چه اندازه گسترش یافته است. چهار مرحله اصلی سرطان واژن وجود دارد.
نئوپلازی داخل واژينال یک نوع پیش سرطانی است. سلول های غیر طبیعی در پوشش واژن وجود دارد، اما هنوز رشد و گسترش پیدا نمی کنند. VAIN سرطانی نیست
مرحله ۱٫ سرطان تنها در دیواره واژن است.
مرحله ۲٫ سرطان به بافت اطراف واژن گسترش یافته است، اما هنوز به دیواره لگن منتشر نشده است.
مرحله ۳٫ سرطان به لبه و دیواره لگن بیشتر گسترش یافته است. این ممکن است به گره های لنفاوی مجاور نیز گسترش یابد.
مرحله چهارم مرحله چهارم به دو زیر مجموعه تقسیم می شود:
در مرحله ۴A، سرطان به مثانه، مقعد یا هر دو گسترش یافته است.
در مرحله ۴B، سرطان در سراسر بدن به اندامهایی مانند ریه ها، کبد یا گره های لنفاوی دورتر گسترش یافته است.
درمان سرطان واژن
اگر سرطان در مرحله اول باشد، ممکن است عمل جراحی برای حذف تومور و یک ناحیه کوچک از بافت سالم اطراف آن داشته باشید. این معمولا به دنبال پرتودرمانی است.
پرتو درمانی شايع ترين درمان در تمام مراحل سرطان واژن است. در بعضی موارد، شما می توانید شیمی درمانی را برای حمایت از رادیوتراپی داشته باشید. با این حال، شواهد کمی برای نفع شیمی درمانی برای سرطان واژن وجود دارد.
اگر قبلا رادیوتراپی را در منطقه واژن دریافت کرده اید، پزشک شما احتمالا عمل جراحی را توصیه می کند. این به این دلیل است که هر بخش از بدن تنها می تواند مقدار مشخصی از تابش را دریافت کند. پزشک ممکن است بسته به اندازه، محل و حاشیه تومور شما را حذف کند:
تنها تومور و یک ناحیه کوچک از بافت سالم اطراف آن برداشته شود
بخشی یا همه واژن برداشته شود
اکثر اندام های تولید مثل یا لگن شما برداشته شود
سرطان در مرحله ۴B معمولا قابل درمان نیست، اما درمان می تواند علائم را تسکین دهد. در صورتی که این مورد باشد، پزشک شما ممکن است رادیوتراپی یا شیمی درمانی را توصیه کند. همچنین ممکن است در یک کارآزمایی بالینی ثبت نام کنید تا آزمایشات جدید انجام شود.
چشم انداز سرطان واژن
به طور کلی، بر اساس انجمن سرطان آمریکا در برآورد سرطان واژینال، میزان بقاء پنج ساله ۴۷ درصد است. نرخ زنده ماندن در هر مرحله بسیار متفاوت است. برای سرطان های مرحله ۱، میزان بقای ۵ ساله ۷۵ درصد وجود دارد. مرحله ۴ نرخ بقا ۱۵ تا ۵۰ درصد است. میزان بقا نیز بستگی دارد که تا چه حد سرطان گسترش یافته است.
عوامل خاصی نیز می توانند بر میزان بقا تأثیر بگذارند. برای مثال، زنان بالای ۶۰ سال دارای نرخ بقا کمتری هستند.
پیشگیری از سرطان واژن
در حالیکه شما ممکن است نتوانید خطر ابتلا به سرطان واژن را به صفر برسانید، گام هایی برای کاهش خطر شما وجود دارد. این شامل:
اقدامات لازم برای کاهش خطر ابتلا به HPV را انجام دهید. این شامل استفاده از کاندوم و گرفتن واکسن HPV است. برای کسب اطلاعات بیشتر در مورد واکسن HPV، با پزشک خود صحبت کنید.
اگر در حال حاضر سیگار می کشید، ترک کنید سیگار کشیدن عامل اصلی برای سرطان واژن و سایر سرطانها است.
نوشیدن الکل شواهدی وجود دارد که مصرف نوشیدنی سنگین خطر ابتلا به سرطان واژن را افزایش می دهد.
امتحانات منظم لگن و پاپ اسمیر را دریافت کنید. این کمک خواهد کرد که پزشک شما پیش از اینکه به سرطان واژن تبدیل شود یا پیش از گسترش زیاد، آن را تشخیص دهد.
منبع: اینفوسلامت
نوشته سرطان واژن و آشنایی با علائم آن اولین بار در مجله سلامتی عطارباشی پدیدار شد.
from مجله سلامتی عطارباشی https://ift.tt/2QHB0fH
via IFTTT
0 notes